Врач рассказал, как защититься от бактериальной пневмонии при коронавирусе
Разбираемся, что реально помогает и нужно ли при Covid-19 сразу пить антибиотики
Считается, что главная угроза при коронавирусе это поражение легких. Каким образом происходит ковидное поражение, в какой момент процесс осложняется бактериальной пневмонией? Как отличить одно от другого, есть ли способ защитить себя заранее и не допустить перехода COVID-19 в пневмонию, kp.ru рассказал кандидат медицинских наук, врач-пульмонолог Сеченовского университета Владимир Бекетов.
Первое, что важно уяснить, говорит эксперт, это то, что новая коронавирусная инфекция – это инфекция вирусная и входит в группу острых респираторных вирусных инфекций. Особняком в этой группе стоит только грипп. А значит, что для COVID-19, как и для всех респираторных вирусных инфекций, поражающих верхние дыхательные пути и легкие, характерен следующий феномен. Иммунная защита в легких ослабевает. Поэтому становится возможным присоединение вторичной бактериальной супер-инфекции примерно на 5 – 9 день течения любого острого респираторного вирусного заболевания.
РИСКИ ВОЗНИКНОВЕНИЯ ПНЕВМОНИИ
Риск присоединения бактериальной инфекции при заболевании COVID-19 увеличивается, если пациент попадает в стационар и при этом имеет хроническую патологию верхних и нижних дыхательных путей (например, ХОБЛ – хроническая обструктивная болезнь легких) или сердечную недостаточность.
КАК РАЗВИВАЕТСЯ ПНЕВМОНИЯ
В условиях, сниженной дыхательной и двигательной активности, когда слизь по бронхам движется меньше, на фоне интоксикации организма и снижения иммунитета, бактерии из носоглотки спускаются в нижние отделы дыхательного тракта и могут начать там размножаться.
Таким образом, может быть вызван сначала бактериальный бронхит, потом и бронхопневмония с переходом в пневмонию. Развитию бактериальной пневмонии может способствовать и длительное нахождение пациента на аппарате ИВЛ. Не смотря на соблюдение всех строжайших мер обеззараживания аппараты ИВЛ являются факторами риска возникновения вентилятор-ассоциированных пневмоний.
ДЕЙСТВИТЕЛЬНО ЛИ ПНЕВМОНИЯ ИДЕТ СЛЕДОМ ЗА COVID-19
По словам эксперта, на сегодняшний день ряд авторитетных медицинских ассоциаций выпустили меморандумы и открытые письма с призывами к коллегам уменьшить применение антибиотиков в ходе лечения COVID-19, потому что антибиотики не дают пользы, но приносят в данном случае вред, вплоть до токсического поражения печени и развития антибиотико-ассоциированной диареи.
Сам феномен вторичной бактериальной пневмонии при коронавирусе переоценен, продолжает эксперт. Подобные процессы развиваются в основном у пациентов с сердечной недостаточностью, а для них действуют меры повышенной предосторожности, ограничения в передвижении, рекомендации по самоизоляции и лечению на дому.
ВАЖНО!
Как обезопасить себя от пневмонии?
1. Вакцинироваться от пневмококка
Самая частая причина внебольничной пневмонии – это пневмококковая инфекция. Вакцинация от пневмококка дает иммунитет на 5 – 10 лет, если вы провакцинировались 13-валентной вакциной, то она гарантирует пожизненный иммунитет. Стафилококк, стрептококк и гемофильная палочка – эти бактерии чаще всего являются причинами вторичных бактериальных пневмоний.
2. Увлажнять воздух
Увлажнение воздуха в помещении достоверно снижает риски возникновения в бронхах слизистых гнойных пробок, которые ведут к закупориванию бронхов, к образованию в бронхах сухой мокроты и развитию там инфекции. Поэтому, если влажность воздуха будет выше 40%, то есть шансы на то, что бактериальная пневмония развиваться не будет. Важно понимать, что бытовые увлажнители воздуха нужно вовремя чистить.
Чем отличается пневмония от ковида: различия и общие симптомы
Услуги описанные в статье:
На фоне массовых вспышек коронавирусной инфекции многие перестали принимать во внимание другие заболевания, которые тоже поражают дыхательную систему. Боль за грудиной, одышка и повышение температуры могут свидетельствовать о другом состоянии — воспалении легких. Тактика лечения зависит от природы болезни, поэтому важно знать, чем отличается пневмония от ковида.
Природа заболеваний
Коронавирусная инфекция и воспаление легких могут протекать в сходной форме, но они не идентичны. Отличия между ковид и обычной пневмонией связаны с этиологией болезней. Иными словами, важно понимать, что спровоцировало патологию.
Коронавирусная инфекция — респираторное заболевание, которое развивается при проникновении внутрь организма вируса SARS-CoV-2.
В случае с пневмонией однозначного сценария нет. Воспаление могут вызывать разные возбудители.
Бактериальная или вирусная пневмония
Пневмония — заболевание инфекционного характера, протекающее с поражением альвеол (легочных пузырьков). В зависимости от типа возбудителя могут быть диагностированы следующие виды:
Различаются и механизмы развития. Воспаление может быть первичным, когда ему не предшествуют иные патологии, или вторичным, когда спусковым механизмом служат иные инфекции, в том числе Covid. По статистике, у 22% жителей России коронавирус осложняется пневмонией.
Чаще всего диагностируется бактериальная пневмония. Она развивается на фоне скопления в легких жидкости, которая служит благоприятной средой для размножения патогенных микроорганизмов. Так формируются локальные очаги воспаления, которые без адекватной терапии увеличиваются в размерах.
При коронавирусной инфекции причиной патологических изменений в легких становится сам вирус. Возбудитель мешает нормальной работе органа, способствует накоплению отмершего эпителия и задержке жидкости. Результат — обширное воспаление, захватывающее, как правило, оба легких.
Сходства ковид и пневмонии
В домашних условиях невозможно провести точную диагностику и определить заболевание, поэтому при ухудшении самочувствия нужно обратиться к врачу. Пневмония и коронавирус имеют различия, но без специальных знаний их легко спутать. Обе болезни одинаково опасны, поэтому лечение нельзя откладывать.
Общее состояние заболевшего
Легкая форма обоих заболеваний протекает без существенного поражения дыхательной системы. Пациент жалуется на общее недомогание. Основные симптомы:
Эти признаки спровоцированы интоксикацией организма продуктами жизнедеятельности вирусов. Такая симптоматика свойственна всем вирусным заболеваниям.
Изменения со стороны дыхательной системы
Признаки интоксикации при легких формах инфекционных заболеваний проходят самостоятельно при обильном питье и соблюдении постельного режима. Справиться с симптомами поражения дыхательной системы сложнее. Ковид и пневмония могут сопровождаться:
Клиническая картина может меняться в зависимости от возраста и состояния здоровья пациента. Поставить точный диагноз и определить степень поражения поможет диагностика заболеваний легких на основе лабораторных показателей.
Ковид и пневмония: отличия
Коронавирусная инфекция первоначально не поражает легкие. Возбудитель активно размножается на слизистых носа и глотки, поэтому симптоматика сходна с клинической картиной гриппа или тяжелых форм ОРВИ. Признаки воспаления нижних дыхательных путей проявляются лишь при осложнениях, когда вирус начинает распространяться вглубь организма или присоединяется вторичная бактериальная инфекция.
Разница между ковид и пневмонией заключается в особенностях течения болезней. Воспаление легких развивается постепенно, тогда как осложнение коронавирусной инфекции может быть стремительным. Оно характеризуется повышенной частотой дыхания — более 30 вдохов в минуту.
Еще одно отличие ковид от вирусной пневмонии — тяжелые последствия поражения органов возбудителем SARS-CoV-2. У больных развивается гипоксия (дефицит кислорода с уровнем оксигенации менее 90%), приводящая к потере сознания.
Особенности лечения
Бактериальная пневмония и ковид-19, разница между которыми связана с патогенезом болезней, требуют своих подходов к лечению.
При выявлении патогенных микроорганизмов назначаются антибиотики. При заболеваниях вирусной этиологии эти препараты бессильны. При сочетанном факторе (вирус + вторичная бактериальная инфекция) необходима комбинированная терапия. Медикаменты назначаются строго врачом по показаниям.
Диагностика заболеваний легких и восстановление после Covid-19 в Калининграде
Пять причин обратиться в наш центр пульмонологии:
Пневмония и коронавирус: в чем различие и сходства, какие тактики восстановления применять после болезни, как быстро можно вернуться к привычному образу жизни — обо всем этом расскажет специалист на приеме.
Записаться на консультацию к пульмонологу в Калининграде можно по телефону: +7(4012)971-961.
Как понять, что поражены легкие, если COVID-19 протекает без температуры
По словам пульмонологов, без компьютерной томографии или рентгена самому определить это практически невозможно. Хотя все же есть один признак, но и он проявляется при заметном поражении легких.
По словам врача-пульмонолога ФНКЦ ФМБА России Александры Шиловой, большинство людей, зараженных коронавирусом, испытывают признаки легкого респираторного заболевания и выздоравливают без специального лечения. Предположить о развитии вирусной пневмонии на фоне COVID-19 можно при долго сохраняющейся лихорадке.
Александра Шилова
Пульмонология
Врач-пульмонолог, заместитель главного врача Федерального научно-клинического центра ФМБА России (ФНКЦ ФМБА России), к.м.н.
Но иногда бывают случаи, когда поражение легких протекает без высокой температуры. Тогда, по словам Александры Шиловой, человеку надо внимательнее отнестись к таким проявлениям, как кашель, одышка при физической нагрузке или в покое, чувство нехватки воздуха, боль в груди, сатурация (насыщение крови кислородом). По сути, все они могут сопутствовать вирусной пневмонии, но совсем не обязательно на нее указывают. За исключением, пожалуй, одного признака.
Сатурация
В норме сатурация должна быть не менее 95%. При поражении небольшой площади легких, их газообменная функция не страдает, а количество кислорода, которое доставляется в кровь, остается нормальным. Как правило, насыщение крови кислородом снижается при поражении не менее 30-40% площади легких. Поэтому при снижении сатурации можно с большой уверенностью говорить о поражении легких.
Кашель
Это один из симптомов, по которым можно предположить развитие вирусной пневмонии. В то же время кашель может быть вызван просто раздражением верхних дыхательных путей. Наиболее часто у пациентов с ковидной пневмонией кашель сухой, мучительный, надсадный. Он возникает из-за раздражения слизистой оболочки бронхов и может сохраняться не только во время болезни, а еще до нескольких месяцев после выздоровления — пока не восстановится слизистая оболочка. При появлении кашля с мокротой желтого или зеленого цвета, можно предположить присоединение бактериальной инфекции, о чем важно рассказать врачу.
При коронавирусе развивается не пневмония, а пневмонит: Пульмонолог из Коммунарки рассказал, чем лечить, а что бесполезно
Практикующий пульмонолог Олег Абакумов, работающий в Многопрофильном медицинском центре в посёлке Коммунарка Московской области, провёл в «красной зоне», то есть с больными коронавирусом, 8 месяцев. Молодой доктор переехал в столицу не так давно из Воронежа, но опыт по лечению «ковида» уже приобрёл приличный. Так что на своей странице в Интаграме (dr.abakumoff) он активно ведёт целый блог, отвечая на все вопросы.
Не коронавирус страшен, а иммунитет
О вреде противомалярийных лекарств
В схеме лечения коронавируса от Минздрава РФ на первом месте стоит, в том числе, и препарат «Гидроксихлорохин» (ранее был «Плаквенил», что по сути одно и то же). Препарат обладает противомалярийными свойствами, и также оказывает противовоспалительное и иммунодепрессивное действие при некоторых заболеваниях. Однако Абакумов уверяет, что лекарство это не только бесполезно, но и вредно.
О.А.: «Арбидол — вообще не используйте, просто потому что. Мы его не используем, он не работает. Вообще, всё лечение коронавирусной инфекции в том, что, с одной стороны, мы профилактируем тромбоз, с другой — мы должны подавлять ваш же иммунитет. Ваш иммунитет — это очень серьёзная, разрушительная штука. Пить что-то для иммунитета я бы не советовал лишний раз. Ни один противовирусный препарат сейчас не доказан. Более того, что не доказан, я вам скажу, что все старые препараты не работают. Не может ни один препарат попасть в ковид. Не было раньше такого штамма ковида SARS-CoV-2. Единственно, что может сработать в первые часы или в первые пару дней, то это Интерферон. Да, это не доказано, но интерфероны, но в большой дозировке от 5 мл, могут сработать. Чем раньше примете, тем лучше. Когда всё уже плохо, смысла нет. Но может он сыграть и злую шутку: на фоне цитокинового шторма может его увеличить».
Модный и дорогой Фавипиравир не работает
На первом месте в схеме лечения от Минздрва РФ стоит дорогостоящий препарат (порядка 12 тысяч рублей) «Фавипиравир». Его рекомендовано назначать и для лёгкой, и для среднетяжёлой, и для тяжёлой формы коронавируса. В общем, при любом случае. Но в необходимости такого лечения Абакумов сомневается.
О.А.: «Все вдруг начали переживать, что вышел новые препарат, хотя он не новый, а с 2006 года, «Фавипиравир» называется. Он японский препарат, с 2006 года его начали разрабатывать в Японии против гриппа. Смысл такой, что он не особо против гриппа-то работает, ну а против коронавируса… ну, как-то шатко-валко мы его используем, но я не могу сказать, что он крутой и стоит этих 12 тысяч. Еще там куча побочек. Еще тератогенным эффектом обладает и на печень влияет, поэтому я бы не советовал. А продают его за такие бабосы, знаете почему? Потому что купили лицензию на производство и надо же бабки отбить».
Лёгочникам болезнь не так страшна, как диабетикам
Люди, у которых есть бронхолёгочная патология, по словам Абакумова, находятся лишь на третьем месте в группе риска.
О.А.: «Людям с бронхолёгочной патологией особо бояться не стоит, потому что ковид — это не поражение лёгких. Это отек альвиол, повреждение свертывающей системы крови, но это не поражение легких. А бояться стоит диабетикам, первое место у диабетиков. Они болеют более тяжело, а второе место — это люди с сердечной недостаточностью — это ишемическая болезнь сердца, это гипертоническая болезнь. Это те люди, у которых есть поражение сосудов. Ковид — это про сосуды. Это когда капилляры забиваются тромбами. Это цитокиново-брадикининовый шторм».
Про лечение
О.А.: «Это фраксипарины, антикоагулянт «Клексан». Потому что гепарин, с одной стороны, профилактирует тромбозы, а с другой — обволакивает вирус. И вирус уже не такой агрессивный. А ещё я рекомендую сдавать D-димер: он показывает риск возникновения тромбозов».
Как узнать, разбушевался иммунитет или нет?
О.А.: «Лихорадка очень высокая. Если у вас повышение температуры тела уже в течение нескольких дней, то, скорее всего, вы идёте к цитокиновому шторму. А если к этому присоединяется десатурация — снижение сатурации, плюс отдышка, вы начинаете задыхаться. Плюс у вас нарастает негативная симптоматика по КТ, плюс у вас нарастает С-реактивный белок — это фактор воспаления. Просто к бабке не ходи, на КТ не ходи, сдай С-реактивный белок и ты увидишь, есть ли у тебя поражение лёгких от коронавируса. Короче, если всё это есть, — это цитокиновый шторм. Он не сбивается ни парацетамолом, ничем, кроме двух вещей — гормоны — дексаметазон, преднизолон в больших дозировках и пульсотерапия. И второе — это блокаторы интерлейкина 6, это имунносупрессоры, которые используют в ревматологии. Это препараты типа «Барицитиниб» («Олумиант»), если всё плохо — «Тоцилизумаб»».
Пульмонолог уточняет: сначала идут гормоны, их можно использовать и амбулаторно дома. Принимать их следует осторожно людям с сахарным диабетом, также гормоны увеличивают рост лейкоцитов. Поэтому если много лейкоцитов в крови на фоне приёма гормонов — это не повод для приёма антибиотиков. А после перенесенного заболевания лечащий врач может порекомендовать продолжить гормональное лечение и дома.
Про пользу АЦЦ и витамин Д
О.А.: «Это муколитик, он разжижает мокроту, но еще снижает оксидативный стресс в организме. Поэтому тоже следует принимать. Тоже дополнительно назначаем АЦЦ, но в больших дозировках. Витамин Д не обладает противовирусной активностью, но он общеукрепляющий. Масляный в дозировке 4000 МЕ минимум, следует принимать во время еды».
Как восстановить обоняние и вкус
Как известно, при коронавирусе у многих пропадает обоняние и вкус: люди не чувствуют ни запахов, ни вкуса пищи. Некоторые уверяют, что после перенесенного «ковида» этот симптом не исчезает. Что в этом случае делать?
О.А.: «Это нарушение нейронов, то есть это не поражение головного мозга. Поражение нейронов: разрыв цепочки между носом и башкой. Те, кто принимал гормоны у меня, у них быстрее восстанавливался запах, чем у тех, кто не принимал. За полгода я это заметил, поэтому я рекомендую тем, у кого нарушено обоняние, есть местные гормональные спреи мометазонсодержащие. Можно их использовать. Второе: очень классно себя показывают витамины группы В, поэтому Мильгамма, пожалуйста, тоже можно пропить».
По наблюдением доктора, обоняние у переболевших очень долго не восстанавливается, и неизвестно, восстановится ли со временем.
Вакцина ничего глобально не изменит
О.А.: «Вакцина она ничего такого не решит глобального. Ну, во-первых, сразу всех не привьют. Чтобы она что-то решила, это должно быть 70% привитых людей. Тогда это что-то решит. Но сразу мы всех так глобально не привьем. Второе: открою вам маленькую тайну — вот если даже вы заболели, даже если у вас появились антитела, даже если вы завакцинировались и у вас появились антитела — не факт, что вы не заболеете второй раз, хотя вы заболеете более легко. И смысл такой, что вы, даже имея антитела, даже завакцинировавшись, вы всё равно можете оставаться переносчиком. Поэтому пока не будет 70% заболевших или привитых, никакого популяционного иммунитета не будет».
Тесты ПЦР врут
О.А.: «Тест ПЦР может показать положительный результат и уже переболевшего человека через месяц, например. Потому что у переболевшего в рото- и носоглотке могут быть обломки вируса. И эти обломки, остатки, так скажем. И тест ПЦР может на это дело среагировать. И это не круто: повторная изоляция, вы считаетесь заболевшим. Но на самом деле не факт, что вы болеете повторно. Тесты ПЦР могут быть как ложноотрицательными, так и ложноположительными».
Антисептики на «ковид» уже не действуют
О.А.: «Самая злая шутка была с антисептиками. Все начали заливать друг друга антисептиками. Каждые 3 секундочки нужно обработать руки обязательно. Все начали использовать антисептики, и вирус начал к ним привыкать. Понимаете? Уже достаточно большое количество антисептиков, которые вообще не действуют на коронавирус. Это как водичкой вы его побрызгали. Мойте лучше руки с мылом, лишний раз пользоваться антисептиком я не рекомендую».
Пневмония (поражение легких) при коронавирусе — полная информация
Важное о коронавирусе
Эпидемия COVID-19 второй волны с новой силой захлестнула практически весь мир. Сегодня медики наблюдают картину, когда на фоне выраженной или едва заметной симптоматики наступает резкое ухудшение состояния, а иногда и гибель заболевшего человека. Среди причин этого явления на первом месте пневмония, которая вызывает обширные изменения в легких.
Как развивается пневмония при коронавирусе
Коронавирусная пневмония протекает в несколько этапов:
При коронавирусной пневмонии к основному патогену вирусной природы часто присоединяется синегнойная палочка, грибковая инфекция.
Пневмония при коронавирусе — симптомы воспаления легких
Пневмония часто развивается после периода относительно легкого начала болезни, во время которого наблюдается:
Такое состояние длится от 2 до 8 суток, после чего симптомы усиливаются:
Во время кашля мокроты нет либо она отходит в малом количестве, имеет коричневатый оттенок. Из-за одышки сделать полноценный вдох не получается. Частота дыхания около 22 движений за минуту. Человек испытывает ощущение нехватки воздуха, характерное для пневмонии при коронавирусе. Максимально проявляется этот симптом в период с 6 по 9 день с момента заражения. Именно поэтому врачи советуют пациентам обращать особое внимание на собственное самочувствие в этот временной отрезок, в случае возникновения одышки обращаться за помощью.
Распознать нарастающую дыхательную недостаточность можно по синюшности носогубной зоны. Дыхание приобретает форсированный характер — в дыхательном акте участвуют межреберные мышцы, человек пытается опереться на руки чтобы легче было сделать вдох.
Недостаточное снабжение кислородом головного мозга проявляется:
При значительном кислородном голодании мозга развивается обморочное состояние.
Чем отличается коронавирусная пневмония от обычной
Невозможность нормально вдохнуть воздух — главное отличие коронавирусной пневмонии от других видов воспаления легких.
Пневмония коронавирусного происхождения классифицируется, как нетипичная негоспитальная. Это означает, что причиной поражения легких становится вирус и присоединившийся к нему бактериальный агент не из числа типичных представителей больничной микрофлоры.
На фоне сочетанного инфекционного процесса поражаются альвеолы (они теряют эластичность), страдают сосуды (развивается васкулит, тромбозы). Такое течение патологического процесса приводит к массированному (в большинстве случаев двустороннему) поражению органов и тканей.
Кроме версии о вирусно-бактериальном поражении легких у медиков есть и другая, объясняющая тяжелые последствия пневмонии.
Она дает объяснение тому факту, что легочная ткань страдает при практически полном отсутствии выраженной симптоматики, а на снимках КТ, сделанных до появления тяжелой симптоматики, не видно изменений. Они проявляются через 1-2 суток, когда человек находится уже в тяжелом состоянии.
Врачи считают, что альвеолы страдают от гемосидероза, при котором (под воздействием вируса) от гемоглобина отщепляется пигмент гемосидерин (он состоит из окиси железа). Пигмент накапливается внутри макрофагов, расположенных в альвеолах и строме легких. Скопление пигмента препятствует нормальному снабжению кислородом тканей. Какая именно гипотеза из тех, что объясняют тяжесть протекания пневмонии при коронавирусе, правильная — врачи еще не пришли к единому мнению. Но считают, что обе в равной степени справедливы.
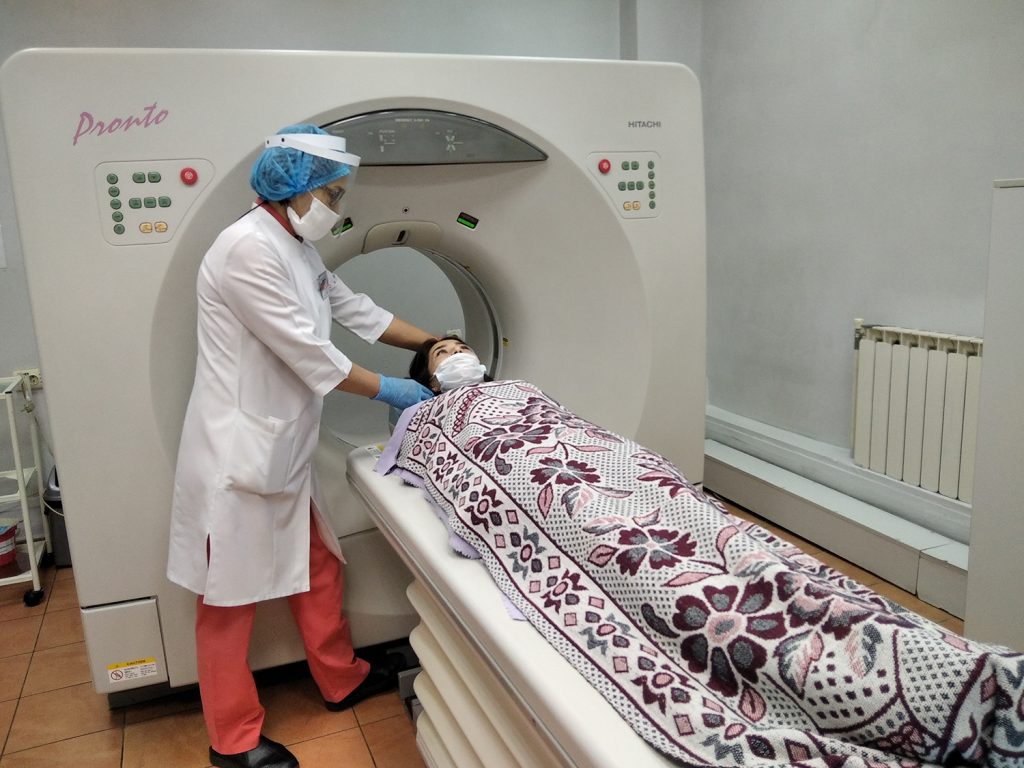
Диагностика коронавируса
При подозрении на ковидную пневмонию, диагностика проводится в несколько этапов. Больного человека направляют на тест для выявления возбудителя на слизистой органов дыхания или анализ крови для определения антител к вирусу.
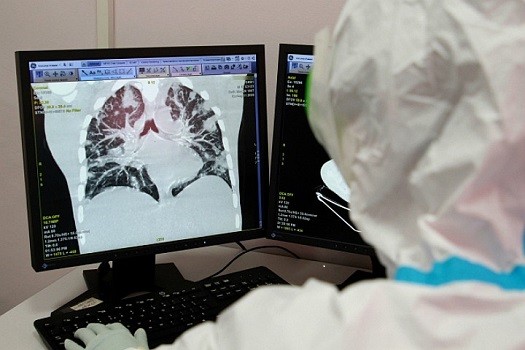
Проводится рентгенография, УЗИ или компьютерная томография легких. В последнем случае больше возможности выявить пневмонию на ранней стадии.
По результатам томографии удается визуализировать очаги изменения ткани в легких — от одного до нескольких (зачастую четырех).
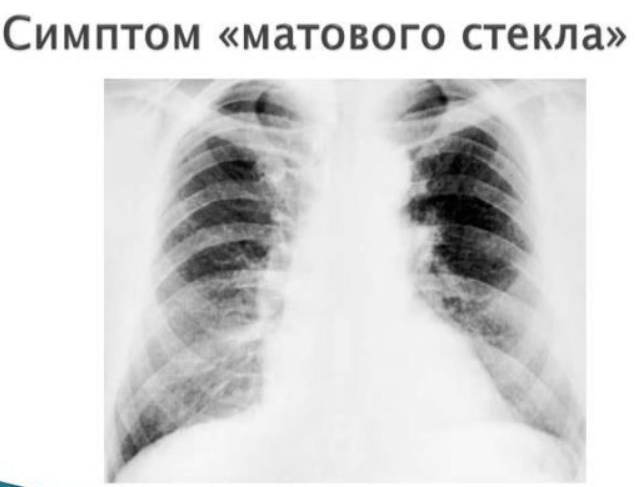
Рентгенологи отмечают, что на снимках можно заметить характерный для ковидной пневмонии признак — снижение воздушности легких. Внешне эта аномалия напоминает матовое стекло.
Во время аускультации грудной клетки врач обращает внимание на частоту дыхания (обычно она 22 движения). Если количество дыхательных движений более 30, врачи трактуют это, как признак тяжелого состояния.
Дополнительный способ мониторинга состояния больного человека — пульсоксиметрия. Прибор на пальце руки измеряет количество ударов сердца и насыщение крови кислородом (сатурацию). Если аппарат показывает сатурацию менее 95% — пациенту необходима госпитализация.
При диагностике пневмонии учитываются и результаты лабораторной диагностики. В общем развернутом анализе крови обнаруживается низкий уровень лейкоцитов. Биохимическое исследование показывает повышение С-реактивного белка.
На фоне коронавируса может снизиться артериальное давление, возникнуть проблемы с выведением мочи.
Как лечить пневмонию при коронавирусе
Специфического лечения, способного остановить коронавирусную пневмонию, пока нет. Основные усилия медиков в борьбе с болезнью направлены на поддержание функций организма, устранение вторичных инфекций. Для лечения пациентов применяются противовирусные и антибактериальные препараты. Облегчить состояние при пневмонии помогают средства от кашля, головной боли и жаропонижающие.
Лечение в больнице
В стационаре врачи оценивают состояние больного, ориентируясь по симптоматике и результатам обследования, проведенного уже в больнице. Оно включает:
Медикаменты назначают в индивидуальном порядке. Ориентиром для врачей является форма протекания болезни, наличие или отсутствие осложнений и сопутствующих патологий.
Средняя степень тяжести
Госпитализируются пациенты из группы риска: старше 65 лет при наличии патологий сердца, печени, дыхательной системы, диабета, хронической обструктивной болезни легких, артериальной гипертензии.
Лечение в основном симптоматическое:
Жаропонижающие (Ибупрофен, Парацетамол) при температуре выше (38,5), для пациентов с хроническими патологиями сердца, почек, центральной нервной системы — 38 градусов. Дозировка Парацетамола не более 1 г в сутки, не чаще 3 раза в сутки. Дозировка Ибупрофена не более 2400 мгв сутки.
Кроверазжижающие (низкомолекулярные гепарины) при отсутствии противопоказаний.
Тяжелое течение
Диагностируется при наличие более 1 из перечисленных ниже симптомов:
Проводится поддерживающее лечение в палате или в отделении интенсивной терапии: низкомолекулярные гепарины; противомикробные препараты (широкого спектра действия) либо противогрибковые; кислород.
Критическое течение болезни
Определяется при наличии таких симптомов как:
Внутривенное или пероралльное введение котртикостероидов, использование противоввирусных средств (Ремдесевира или Фавипиравира), Тоцилизумаба.
Лечение дома
Лечение в домашних условиях предполагает максимальное соблюдение карантинных норм. Больной человек должен находиться отдельно от домочадцев, пользоваться индивидуальной посудой. В помещении необходимо проводить влажную уборку с дезинфицирующими средствами не менее 2 раз в день, проветривать.
При легкой форме пневмонии лечение проводится амбулаторно. Врачи рекомендуют прием жаропонижающих средств при температуре выше 38 градусов. Больной должен записывать температурные показатели, а также частоту дыхания и пульса в специальный дневник.
Обязательно обильное питье (столовая вода, морсы из ягод, взвар без сахара). Рассчитывать количество потребляемой жидкости нужно исходя из того, что на 1 кг веса должно приходиться 30 мл питья.
Чтобы избежать застоя в легких необходимо менять положение тела, делать дыхательную гимнастику.
Если спустя 5 дней с начала заболевания сохраняется гипертермия, сильная слабость, присоединяется одышка во время физической нагрузки, врач назначает антибактериальную терапию. Антибиотик Азитромицин — самый эффективный при ковидной пневмонии. В первый день приема его доза составляет 500 мг, затем следует принимать по 250 мг в течение еще 4 дней.
Дополнительно рекомендуется прием Парацетамола (Ибупрофена) в дозировке 200 мг если температура выше 38 градусов.
Степени поражения легких при коронавирусной пневмонии
Специалисты на основании жалоб больного и проведенной лучевой диагностики выделяют степени поражения легочной ткани. От них зависит самочувствие пациента и его прогноз на выздоровление.
I степень: патологическим процессом поражено не более 5 % ткани легких. Течение болезни легкое, прогноз благоприятный.
II степень: поражение от 5 до 25%. Насыщение крови кислородом более 95%. Необходимо обратиться к врачу и начать лечение. У людей преклонного возраста вероятен переход патологического процесса в тяжелую форму.
| Возраст, лет | Смертность, %, при 20-40% поражения | ||||||||||
| Возраст, лет | Смертность, %, при 50% поражения |
| 80 | 21.1 |
IV степень: поражение от 50 до 70%. Патологический процесс распространен на большую площадь легочной ткани, поэтому прогноз врачей условно-благоприятный. На фоне такого массивного поражения развивается фиброз легких, орган теряет эластичность. После коронавируса наступает инвалидность.
| Возраст, лет | Смертность, %, при 60% поражения |
| 80 | 25.1 |
V степень: более 75% поражения легких. Врачи дают условно-неблагоприятный прогноз. Но на исход болезни влияет то, где пациент находится. В домашних условиях крайне трудно вылечиться при столь массивном поражении дыхательного органа, в стационаре — высоки шансы на выздоровление. Болезнь провоцирует пневмосклероз, острую нехватку кислорода в крови.
Тяжелых больных направляют в отделение интенсивной терапии. Самых тяжелых вводят в медицинскую кому, подключают к аппарату ИВЛ.
| Возраст, лет | Смертность, %, при 70% поражения |
| 80 | 27.1 |
Как определяется процент поражения легких
Для подсчета процента поражения дыхательного органа при коронавирусе рентгенологи используют данные томографии и специальную формулу. Условно легкие разделяют на несколько долей — 2 (левое) и 3 (правое). На снимке визуализируются участки затемнения — “матового стекла”.
Ориентируясь на размер затемнения, долям легких присваиваются баллы:
Специалист суммирует баллы по каждой доле и умножает полученное число на 4, получая процент поражения.
Какие антибиотики назначают при пневмонии и коронавирусе
Выбор антибактериального препарата для лечения коронавирусной пневмонии врачи делают индивидуально. В списке противомикробных средств представители нескольких групп:
Подбор стартового препарата осуществляют эмпирическим методом, параллельно образец крови направляют на бактериологический анализ чувствительности к антибиотикам. Если улучшение состояния на фоне выбранного антибиотика не наступает, препарат меняют.
Осложнения от коронавирусной пневмонии
Коронавирус, ставший причиной пневмонии, не останавливает свое разрушающее действие. Патологический процесс провоцирует:
Среди отложенных последствий пневмонии при КОВИД — замещение эластичной ткани альвеол соединительной, вследствие чего наступает фиброз легких и дыхательная недостаточность.
Бессимптомное течение пневмонии при КОВИД
У людей с высоким уровнем иммунной защиты бессимптомная пневмония проходит незаметно и без тяжелых последствий. Очаг воспаления самостоятельно рассасывается, не оставляя следа в легких.
Как уберечь легкие при пневмонии — советы врачей
Коронавирусная пневмония, по мнению пульмонологов — не осложнение, а проявление инфекционного процесса. Резкое ухудшение состояния на 7-9 день — признак того, что вирус подорвал иммунную защиту, в легких активизировалась бактериальная инфекция.
Чтобы защитить легкие от поражения врачи рекомендуют:
При легком и среднетяжелом течение болезни необходимо избегать застоя в легких — двигаться, выполнять несложные упражнения.
Восстановление легких после пневмонии от КОВИД
Специалисты обращают внимание на то, что говорить о фиброзе легких после ковидной пневмонии можно спустя год. Именно такое время есть в запасе у переболевшего человека, чтобы восстановить легкие.
Начинать заниматься восстановлением органа нужно уже с первых дней болезни, делая дыхательную гимнастику не реже 3-4 раз в сутки.
Продолжают ее и после выздоровления. Интенсивность нагрузки во время выполнения упражнений зависит от физического состояния. Занятия не должны проводиться через преодоление. Одышка, головокружение, слабость или тошнота — сигнал к тому, чтобы сделать перерыв и изменить нагрузку.
Врачи рекомендуют комплекс упражнений, который включает несколько компонентов. Самостоятельные активные движения направлены на разработку и укрепление мускулатуры диафрагмы, грудной клетки, плечевого пояса.
Отстукивание необходимо, чтобы усилить выведение мокроты. Его начинают делать еще, когда больной прикован к постели. После легкого массажа грудной клетки и спины осуществляются похлопывающие, постукивающие движения по направлению снизу вверх. Во время отстукивания человек должен лежать так, чтобы туловища было немного ниже ног.
Помогают восстановить легкие после коронавирусной пневмонии и дыхательные тренажеры. Можно использовать тренажер Фокина или заняться надуванием шариков. Эффект в обоих случаях заметен уже через 2-3 недели регулярных занятий — увеличивается емкость легких, улучшается из вентиляция.
Полноценный рацион после ковидной пневмонии — одно из главных правил восстановления. В меню должны быть легкие, но сытные блюда, богатые витаминами, жирами растительного и животного происхождения.
Нельзя забывать о пользе прогулок на свежем воздухе. Ежедневный моцион после пневмонии должен длиться не менее 40 минут.
Отзывы переболевших коронавирусной пневмонией
Инфекцию в дом принес мой сын. Я заболела уже через 3 дня после того, как ему закрыли больничный. Сначала только першило горло и была сухость в носу. Потом резко стало тяжело дышать. Позвонила своему врачу, она назначила мне Амоксиклав, пила его неделю. Лучше стало через 4 дня приема антибиотиков.
Наталья, 48 лет
Для меня пневмония стала полной неожиданностью. Я проходил рентген легких для устройства на работу и мне сказали сходить с результатом к пульмонологу. Потом пришлось еще сдавать кровь — показатели подтвердили скрытый процесс. Лечился дома, температура поднималась невысокая, до 37,8 пару дней. Антибиотики не пил.
Анатолий, 63 года
Светлана, 25 лет
Я астматик и диабетик, поэтому сразу же обратился к доктору, как заболел. Все началось с легкого покашливания, сухости в горле. Ковид подтвердился анализом, а томограмма показала, что процесс уже захватил легкие. Лечился в стационаре, делали капельницы, давали гормоны, антибиотики. Я сейчас здоров, спасибо моим докторам!
Степан 67 лет
Заключение
Coronavirus — коварная инфекция. Пневмония при нем может протекать бессимптомно вызывать тяжелые последствия. Чтобы не рисковать здоровьем, а часто, и жизнью, врачи рекомендуют обращаться за помощью, если появился кашель, трудности с дыханием. Каждый день при коронавирусной пневмонии играет огромную роль в том, чем закончится болезнь.
Видео по теме
7 комментариев к “Пневмония (поражение легких) при коронавирусе — полная информация”
Спасибо. Тестю 89 лет. Анализ на КОВИД положительный. 2 дня была температура 37,2-37,3. Сатурация 96,пульс 70. Отдышки нет, кашля можно сказать нет,редко при приеме жидкости, слабость,не хочется ходить. Врач назначил антибиотик моксикум,морфлоксин. Клексан,капельницы натрий хлор,дематон. Принимает фавипиравир.Через 6 дней после лечения в обоих легких на рентгеновском снимке визуализируются участки затемнения — “матового стекла”. На сегодняшний день темпер. и отдышки нет,сатурация 96,пульс 72,слабость,не потеет. Что посоветуете,стоит положить в стационар или нет. Он сам категорически не хочет. Сон не стабильный,в основном спит днем. Аппетит нормальный. С уважением Али Исаевич Мамедов.
Мой муж 61 год, гипертонии, лежит виковидном госпитале. Поступил туда 5 дней назад. 30%поражения лёгких, ситуация 90%, температура 39. Получает лечение, кислород. Сейчас нет температуры, но без кислорода он не может обходиться, сильная слабость, она нарастает. Это вообще нормально? С лечащим врачом связаться невозможно.
Здравствуйте, у мамы поражение 20 процентов, общий балл 5. Сатурация то 92, то 95-96. Лечится дома. Ей 80 лет, диарея есть, температура в пределах 36,7-37,2. Сначала пила Азитромицин 500 мг 4 дня, теперь колим Цефтриаксон 2,0 грамма в день ( не много для 80 лет?), Виферон свечи на ночь, АСС, Дексаметазон 2, 0 в/ м начали, полоскания всякие, дых гимнастика. Гемоглобин 113 г/ л, остальное вроде в нлрме. Жидкий стул. Меня беспокоит Сатурация нестабильная. После двух упражнений, она больше 95,. Такое может быть? К какой все таки форме отнести пневмонию? По порадению- к лёгкой, а по сатурации- нет
Здравствуйте, скорейшего выздоровления вашей маме. У моей бабушки также, только поражение лёгких 15 %. Ковид официально подтвердился по результатам ПЦР теста. Бабушка болеет уже 17 дней, но улучшений не так сильные, как хотелось. Температура 37.2-37.5, сатурация до 91, до 94 %. И непонятно что делать дальше.
температуры нет ковид принесла дочь все в порядке запахи нормально был заложен нос но прошел инергии много проблема в том что непереношу все припааты кроме парацетамола и анальгина
Доброе утро, у меня астма, заболела Covid, были симптомы:температура 37,5-38,6, ломота, кашель, насморк, потеря обоняния. Принимаем припараты, арбидол, грипферон. Вопрос должен ли врач назначить ИКТ или ринген при выписке? Как узнать поражены ли лёгкие? Вечером бывает небольшая нехватка воздуха, как при астме, контролируемая.
У нас бабушка тяжело перенесла это заболевание, были поражены легкие, до сих пор проходит реабилитацию после ковид. Пострадали на самом деле все органы во время этого вируса. Сейчас наблюдается у кардиолога, назначили ей для улучшения работы сердца и головного мозга Неотон. Она прошла курс лечения этим препаратом и ситуация улучшилась, все сейчас в норме.