Доказанные факты про иммунитет к коронавирусу: Что нас защищает и почему врачи болеют тяжелее
Антитела к коронавирусу сохраняются в организме переболевшего человека до пяти месяцев. Об этом недавно сообщил авторитетный научный журнал Science, основываясь на данных исследователей медицинского центра Маунт Синай в США. Ученые сделали свои выводы по итогам наблюдений за 30 тысячами человек, перенесших ковид в легкой и умеренной (среднетяжелой) форме.
Что еще известно об иммунной защите нашего организма от новой коварной инфекции? О последних данных «КП» рассказал заслуженный врач России, ведущий научный редактор портала Vrachu.ru Михаил Каган.
1. Главную роль в избавлении организма от вируса играют не чудо-лекарства.
Решающую роль в том, избавляется ли пациент от коронавируса или умирает от него, играет иммунная система, поясняет эксперт.
2. Судя по всему, многое зависит от величины вирусной нагрузки, и высокие дозы более опасны.
— У некоторых людей вирус будет реплицироваться и быстро распространяться еще до того, как иммунная система успеет взять его под контроль. Одна из причин, по которой это может произойти, заключается в том, что инфицирующая доза вируса оказалась слишком большой. Существует пока не подтвержденная исследованиями гипотеза, основанная на мнениях ряда экспертов. Она говорит о том, что врачи и медсестры могут иметь более серьезные проявления инфекции, поскольку во время контакта с пациентами подвергаются воздействию огромного количества вируса несколько раз в день.
Почему наиболее уязвимы пожилые люди и хронические больные
Еще одна причина (кроме инфицирующей дозы), по которой организм может потерять контроль над вирусом, заключается в самой иммунной системе, говорит Михаил Каган. Наиболее уязвимы во время пандемии пожилые люди, чей иммунитет естественным образом начинает ослабевать с возрастом. А также люди, чья иммунная система ослабляется из-за других серьезных хронических заболеваний или приема определенных лекарств.
3. «Взбесившийся» иммунитет вызывает гибель собственных клеток.
Болезнь может развиваться в двух направлениях, рассказывает Михаил Каган.
Вариант первый: у человека формируется стабильный иммунный ответ, когда организм устанавливает контроль над вирусом, в конечном итоге устраняя его за счет активности Т-клеток и антител.
Вариант второй: иммунная система при неэффективности некоторых своих механизмов может «взбеситься» и начать чрезмерно реагировать, производя в безумной попытке уничтожить вирус все больше и больше определенных воспалительных белков. Они называются цитокинами.
Именно второй путь вызывает значительную гибель клеток в легких, что приводит к наиболее серьезным проявлениям болезни, острому респираторному дистресс-синдрому и даже к смерти, поясняет врач. У пожилых и людей с серьезными хроническими заболеваниями особенно часто развивается этот тип реакции, поскольку их ослабленная иммунная система внезапно становится сверхактивной.
4. Надо поддерживать иммунную систему, следя за здоровьем в целом, и строго следовать всем рекомендациям по борьбе с вирусом.
По словам эксперта, есть три точно доказанных метода. И среди них не фигурируют лошадиные дозы витамина С, иммуномодуляторы или прочие «волшебные» таблетки.
Для реальной поддержки иммунитета вам нужно:
— полноценно высыпаться (как правило, 7-9 часов),
— правильно питаться (больше овощей, фруктов, рыбы; меньше сахара, соли, избегать фастфуда);
— заниматься умеренной физической активностью, в идеале 30 — 40 минут прогулки быстрым шагом на свежем воздухе ежедневно.
Также очень важно носить маски, соблюдать социальное дистанцирование и мыть руки для того, чтобы не заразиться вообще или подхватить как можно меньшую дозу вируса, советует доктор Каган.
Иммунитет к COVID-19: есть или нет?
По данным на 4 декабря в мире зарегистрировано более 65 миллионов случаев заражения COVID-19. По мере распространения вируса ученые узнают все больше о том, как наша иммунная система реагирует на него. Запоминает ли она вирус? Как быстро возникает такая память и как долго хранится? Можно ли заразиться повторно и к чему это приведет? Собрали информацию, известную на данный момент.
Как появляется иммунитет к вирусам?
Спойлер: Долговременную защиту создают потомки В- и Т-клеток, сумевших справиться с вирусом. Первые вырабатывают антитела, а вторые уничтожают клетки, в которые проник вирус.
За специфический иммунитет к вирусам отвечают защитные клетки крови – Т- и В-лимфоциты. Распознав вирус, они активируются и начинают с ним бороться. Т-лимфоциты убивают уже зараженные клетки, подавляя распространение вируса. В-лимфоциты производят антитела, которые нейтрализуют «свободно плавающие» в крови вирусы, не давая им прикрепиться к клеткам. После уничтожения вируса часть знакомых с ним лимфоцитов сохраняется, становясь клетками памяти. Если им снова встретится тот же вирус, иммунный ответ запустится быстрее. В результате инфекция пройдет легче или даже не вызовет симптомов.
Так возникает иммунитет к вирусам, хорошо известным человеку. Но SARS-CoV-2 с нами меньше года и пока неясно, у всех ли появляется иммунитет к вирусу. Также неизвестно, защитит ли иммунитет от повторного заражения, а если нет – будет ли болезнь протекать легче.
Спасут ли нас антитела к COVID-19?
Спойлер: У большинства переболевших людей вырабатываются антитела к вирусу. Но нет уверенности, что они защитят от повторного заражения.
Какую информацию дают тесты на антитела?
Всегда ли появляются антитела к COVID-19?
У большинства пациентов с COVID-19 независимо от наличия симптомов вырабатываются антитела, среди которых преобладают именно нейтрализующие. При этом у некоторых пациентов с легким течением инфекции таких антител может быть мало или совсем не быть. Как правило, выявить IgM в сыворотке можно, начиная с 5–7 дня после возникновения симптомов, а через 28 дней их уровень начинает падать. Обнаружить антитела IgG можно на 7–10 день, их количество начинает уменьшаться примерно через 49 дней. Падение уровня антител часто вызывает опасения, что защита ослабнет и иммунитет пропадет. Но после острой фазы инфекции антител всегда становится меньше, поскольку производящие их В-клетки живут недолго.
Как долго сохраняются нейтрализующие антитела?
Недавно ученые проанализировали данные 30 082 пациентов, переболевших COVID-19 в легкой и среднетяжелой форме. У большинства из них нейтрализующие антитела сохранялись в течение пяти месяцев. Но для получения более точной картины за пациентами нужно наблюдать и дальше – хотя бы в течение года.
Судя по единичным случаям повторного заражения, антитела не гарантируют пожизненного иммунитета к SARS-CoV-2. И это нормально для респираторных инфекций. Иммунитет к коронавирусам, вызывающим MERS и SARS, длится как минимум пару лет, а к коронавирусам, вызывающим простуду – не больше года. Однако наличие антител с большой вероятностью должно смягчить симптомы в случае реинфекции (повторного заражения).
А если антител мало?
Для защиты от SARS-CoV-2 важно не только количество, но и качество антител. Например, у многих выздоравливающих пациентов мало антител, зато они очень хорошо нейтрализуют вирус. Но определять качество антител сложнее и дольше, чем измерять их уровень, поэтому такой подход встречается редко.
Даже отсутствие антител еще не означает отсутствия иммунитета к вирусу. Защищать могут и выжившие В-клетки памяти. Уже на ранних этапах повторной инфекции они быстро размножаются, что приводит к росту уровня специфичных антител.
Главный вопрос – какой уровень антител необходим для защиты. Зная это, мы сможем проводить вакцинацию более эффективно.
Можно ли надеяться на Т-клетки?
Спойлер: Т-лимфоциты могут защитить от SARS-CoV-2, даже если в организме мало специфичных антител или они еще не появились. Именно Т-клетки, а не антитела, могут быть наиболее важными для возникновения стойкого иммунитета к вирусу.
Как меняется уровень Т-клеток при COVID-19?
Уровень Т-клеток повышается как у переболевших COVID-19, так и у получивших одну из экспериментальных вакцин. Специфичные Т-лимфоциты появляются уже в первую неделю после заражения, а Т-клетки памяти – через 2 недели и остаются в организме более 100 дней с начала наблюдения. Если человек перенес COVID-19 бессимптомно и не выработал антитела, единственный способ подтверждения болезни – определение уровня специфичных Т-лимфоцитов. Но оценивать их количество дольше и сложнее, чем измерять уровень антител, поэтому такой метод практически не используют.
Может ли Т-клеточный иммунитет к SARS-CoV-2 быть у тех, кто не болел?
Способные распознать SARS-CoV-2 Т-клетки есть у множества людей, никогда не встречавшихся с ним (судя по оценкам, у 20–50% популяции). Скорее всего, эти клетки возникают при заражении родственными коронавирусами – виновниками простуды. Структуры этих вирусов схожи, и Т-клетка, знакомая с одним из них, может распознать и другой – так возникает «перекрестная реактивность». При этом неизвестно, могут ли такие Т-клетки защитить от заражения SARS-CoV-2, повлиять на ход инфекции и ответ на вакцину. Нужно долго наблюдать за множеством добровольцев с предсуществующим иммунитетом, чтобы увидеть, кто из них заболеет и насколько серьезно.
Можно ли повторно заразиться COVID-19?
Спойлер: Подтвержденные случаи есть, но их мало, и они не позволяют прогнозировать течение заболевания. Скорее всего, случаев повторного заражения будет все больше.
Многие ли заболевают повторно?
Большинство людей до сих пор не заразилось COVID-19 в первый раз, не говоря о втором. Однако уже сейчас есть ограниченные, но убедительные данные о повторном заражении SARS-CoV-2 после выздоровления. Сообщения о таких случаях появлялись неоднократно с начала пандемии, но большая часть из них не была подтверждена. Важно различать настоящую реинфекцию и следы старого вируса, что не всегда просто из-за особенностей диагностики COVID-19.
Как подтвердить повторное заражение?
Стандартные тесты ищут в мазках и образцах слюны генетический материал SARS-CoV-2 – молекулу РНК. В отличие от самого вируса она может долго – до нескольких недель – сохраняться в организме и стать причиной ложноположительного результата теста. Может показаться, что человек снова заразился, и болезнь протекает бессимптомно, но на самом деле это не так. А бывает и ложноотрицательный результат, когда недостаточно чувствительные тесты не находят вирусную РНК, несмотря на присутствие вируса в организме.
Единственный надежный способ подтвердить реинфекцию – расшифровать вирусный геном. SARS-CoV-2 постепенно мутирует, в результате чего возникают его разновидности с небольшими отличиями в РНК – штаммы. Крайне маловероятно, что человек может снова заразиться тем же штаммом вируса. «Прочитав» РНК вируса из старых и новых образцов, а также оценив иммунный ответ в ходе инфекции, можно подтвердить повторное заражение.
Чего ждать при реинфекции COVID-19?
Повторное заболевание может быть как бессимптомным, так и протекать тяжелее, чем в первый раз. Легкое течение инфекции может быть обусловлено защитой Т-клеток, а осложненное – более агрессивным штаммом вируса, чувствительность которого к антителам уменьшилась из-за мутаций.
Когда у нас будет коллективный иммунитет?
Спойлер: Нескоро. Переболело слишком мало людей, и вакцины пока не появились в широком доступе.
Что такое коллективный иммунитет?
Согласно концепции коллективного иммунитета, распространение заболевания в популяции прекращается, когда большая ее часть приобретает устойчивость к возбудителю. У каждого заболевания свой порог защиты – доля людей, у которых должен выработаться иммунитет. Он может возникать естественным способом – после болезни, или искусственным – в результате вакцинации.
Правда ли, что всем нужно переболеть COVID-19?
Полагаться на возникновение группового иммунитета после свободного распространения SARS-CoV-2 – неэтичная и, возможно, неэффективная стратегия. По мнению ВОЗ, в большинстве стран вирусом инфицировано менее 10% населения – значит, до всеобщей устойчивости еще далеко. При летальности инфекции примерно 0,3–1,3%, цена достижения коллективного иммунитета естественным путем может быть слишком высока. Нельзя не учитывать и риск осложнений у пациентов с COVID-19, а также чрезмерную нагрузку на систему здравоохранения, возникающую при таком подходе. Кроме того, мы мало знаем о надежности естественной защиты: возможно, для возникновения стойкого иммунитета нужно будет переболеть несколько раз.
Последний факт может стать проблемой и для вакцинации – более безопасного способа добиться коллективного иммунитета. Если защитный эффект антител будет недолгим, а SARS-CoV-2 продолжит изменяться, нам придется постоянно модифицировать вакцины и прививаться с определенной периодичностью – как в случае с вирусом гриппа.
Пока никто не знает, как долго сохраняется иммунитет к SARS-CoV-2 и какой уровень антител и Т-клеток необходим для защиты. Но информация о новом коронавирусе постоянно обновляется, и со временем ученые найдут ответ на эти вопросы. Предварительные выводы делают на основе данных о родственных коронавирусах, а также исследований на животных и клинических испытаний вакцин, которые идут прямо сейчас. Кажется, что перенесенная инфекция в целом защищает от повторного заражения, подтвержденные случаи которого пока довольно редки. Но ситуация в любой момент может измениться – и к этому нужно быть готовым.
Благодарим врача-инфекциониста Оксану Станевич за помощь в подготовке текста
Т-клеточный иммунитет к коронавирусу – что это, как проверить клеточный иммунитет к ковид
Все знают насколько важна иммунная система человека. Иммунитет человека — это способность организма противостоять различным патогенным воздействиям, в частности инфекционным агентам и вредным бактериям. Благодаря иммунной системе постоянно поддерживается состояние иммунитета к определенным микроорганизмам, а также к продуктам их жизнедеятельности. Компоненты иммунной системы распознают и разрушают чужеродные структуры, которые поступают из внешней среды или становятся опасными изнутри.
Все защитные реакции в организме осуществляются за счет различных компонентов иммунной системы: клеток и белков. Макрофаги и некоторые лимфоциты образуют клеточное звено. Гуморальный иммунитет человека обеспечивается специфическими белками.
Что такое клеточный иммунитет?
Клеточный иммунитет — это вариант иммунного ответа, который не включает антитела и систему комплемента (комплекс защитных белков, которые постоянно присутствуют в крови). Когда активируется клеточный иммунитет, это означает, что активируются как макрофаги, натуральные киллеры, антигенспецифичные цитокические T-лимфоциты. И в ответ на проникновение возбудителя начинают вырабатываться цитокины. В основе клеточного иммунитета лежат лимфоциты, которые перемещаются из костного мозга в вилочковую железу, чтобы окончательно созреть. Они называются тимусзависимыми и укороченными Т-лимфоцитами.
Клеточный иммунитет к коронавирусу
Клеточное звено иммунной системы играет важную роль в появлении устойчивости макроорганизма к COVID-19. Т-клеточное звено состоит из различных пулов Т-лимфоцитов (обозначаемых аббревиатурой CD и числом/числом — CD-3, CD-4, CD-8, CD-16 и другие). Проще говоря, основными задачами Т-клеточного звена являются: определить и изучить антиген — передать информацию другим частям иммунной системы — уничтожить — запомнить.
У некоторых людей из-за особенностей иммунитета Т-клеточное звено устраняет вирус из организма без значительной активации В-клеточного звена, то есть с низким уровнем образования антител, часто не обнаруживаемым лабораторными методами. Человек может перенести инфекцию без развития заболевания, уровень антител не определяется, но организм получает защиту от повторного заражения.
Было доказано, что формируется стабильный Т-клеточного ответа на SARS-CoV-2 у большинства пациентов, столкнувшихся с этим вирусом. В то же время у некоторых пациентов, которые никогда не сталкивались с SARS-CoV-2, уже есть Т-лимфоциты, которые реагируют на этот вирус и выводят его из организма.
Это явление еще не полностью изучено, но наиболее правдоподобной теорией является то, что Т-лимфоциты у этих пациентов перекрестно активируются при предыдущем воздействии других типов коронавируса.
Сколько сохраняется клеточный иммунитет к коронавирусу?
Т-клеточный иммунитет более прочный, он сохраняется после заболевания (или вакцинации) в течение длительного времени. При некоторых заболеваниях клеточный иммунитет может длиться всю жизнь. Что касается нового коронавируса SARS-CoV-2, то нет понимания того, как долго продлится клеточный иммунитет, но можно говорить о периоде более 1 года. Есть мнение, что это могут быть годы (хотя правдивость этого мнения трудно обосновать). Поэтому нельзя говорить о беззащитности людей, у которых исчезли антитела после болезни. Они потенциально могут заболеть, но иммунная система будет точно знать, как бороться с болезнью. То есть это будет бессимптомное или легкое течение заболевания.
Для чего используются исследования?
Для ценки Т-клеточного иммунитета к COVID-19. Он позволяет идентифицировать в крови специфические Т-клетки (Т-лимфоциты), которые реагируют на определенные антигены коронавируса SARS-CoV-2.
Наличие клеточного иммунитета значительно снижает риск заражения. Чем более выражен Т-клеточный ответ, тем лучше защищен человек. Поэтому всем рекомендуется проверить свой клеточный иммунитет, чтобы понять, как они защищены от новой коронавирусной инфекции. И это особенно верно для тех, кто:
Когда назначается исследование?
Исследование назначается пациентам:
Т-клетки реагируют на вирус, попадающий в организм раньше, чем антитела. Клеточный ответ обеспечивает долгосрочную защиту от коронавирусной инфекции. Одного тестирования на антитела недостаточно для всесторонней оценки защиты от COVID-19.
Расшифровка результатов
Панель антигенов 2 (пептиды белков N, M, O3, O7), SPOT:
Положительный результат
Положительный результат потенциально может указывать на предыдущую или текущую инфекцию COVID-19, включая бессимптомный и установленный Т-клеточный иммунный ответ на вирус SARS-CoV-2.
Как образуются Т-клетки?
Т-клетки образуются в тимусе. Тимусом называется вилочковая или зобная железа. Он расположен за грудиной, в верхней части грудной клетки. Железа состоит из лимфоидной ткани, наиболее развита у новорожденных и детей и постепенно атрофируется с возрастом. Этот орган служит основным местом, где формируются Т-лимфоциты.
Клетки-претимоциты образуются в костном мозге. На самом деле, это стволовые клетки, которые не принадлежат ни к одному типу тканей, но могут превратиться в любой из них. Из костного мозга они перемещаются в тимус. В железе создаются особые условия, при которых стволовые клетки начинают превращаться в Т-лимфоциты. Основным из этих состояний является выделение вилочковой железой специальных гормонов.
Тимус производит огромное количество таких клеток. Если лимфоциты в организме повышены, то это результат усиленной работы вилочковой железы. Однако не все сформированные клетки бросаются защитить организм. Среди них есть неполноценные, которые разрушаются тимусом. Те клетки, которые остаются живыми, участвуют в осуществлении иммунных процессов. Они имеют дело с клетками организма, которые были заражены инфекционными патогенами, необратимо повреждены, трансформированы в злокачественные или мутировали.
С возрастом тимус атрофируется, а это значит, что его лимфоидная ткань замещается жиром и клетчаткой. Селезенка и лимфатические узлы также могут создать уникальную лимфатическую среду, в которой растут Т-лимфоциты.
Макрофаги и другие фагоциты отвечают за врожденный иммунитет. Их работа не зависит от того, встречает ли организм угрозу в первый раз или нет.
В лимфоцитах роль иная. Контактируя с фагоцитами и друг с другом, они получают информацию о заболеваниях, непосредственно участвуют в их уничтожении, а затем вспоминают процесс борьбы. В будущем, когда та же бактерия, вирус или другой агрессор снова попадут в организм, лимфоциты увеличатся и сформируют быстрый и эффективный иммунный ответ.
Т-лимфоциты формируют цитотоксический иммунитет: они убивают агрессоров, вступая с ними в прямой контакт. Некоторые разновидности этих клеток не являются киллерами, но увеличивают или ослабляют их активность.
Некоторые люди имеют иммунитет к коронавирусу, хотя не болели COVID-19
Часть людей никогда не заболеет коронавирусом. Дело в том, что определенный процент населения земного шара имел некоторую степень иммунитета к COVID-19 еще до того, как им заболел первый человек. Как утверждают ученые, это объясняется тем, что за формирование иммунитета ответственны не антитела, а загадочные Т-клетки.
Ключи к разгадке этого вопроса возникали постепенно. Сначала исследователи обнаружили пациентов, которые выздоровели от COVID-19, но странным образом не выработали против него антител. Далее выяснилось, что таких людей может быть много. Затем стало известно, что у многих антитела сначала появились, но через несколько месяцев исчезли.
Другая форма иммунитета
Ученые копнули глубже. Оказалось, в вопросе иммунтитета корректнее вести речь идет о довольно загадочных Т-лимфоцитах, которые могут сыграть решающую роль в борьбе с COVID-19.
Т-лимфоциты — это иммунные клетки, главная задача которых состоит в выявлении и обезвреживании возбудителей, попавших в клетки, или уничтожении уже инфицированных клеток.
Белки на поверхности Т-клеток соединяются с белками на поверхности непрошеных гостей в организме, разрушая их таким образом. Т-клетки имеют триллионы возможных версий поверхностных белков, каждая из которых распознает различные мишени. Поскольку Т-клетки остаются в крови в течение многих лет после перенесенной инфекции, они также способствуют « долговременной памяти » иммунной системы и позволяют ей быстрее и эффективнее реагировать, когда она снова сталкивается со старым врагом.
Однако недавно ученые обнаружили более загадочный нюанс. Выяснилось, что у некоторых людей тест на антитела к COVID-19 может быть отрицательным, а на Т-клетки, которые способны распознать вирус, — положительным. Это заставило предположить, что определенный уровень иммунитета против заболевания может быть вдвое более распространенным, чем считалось ранее.
Однако самой большой загадкой стало то, что ученые обнаружили специфичные к COVID-19 Т-клетки в образцах крови, взятых за годы до начала пандемии.
Похоже, что Т-клетки и является тайным источником иммунитета к COVID-19.
У многих пациентов, госпитализированных с тяжелым течением Covid-19, реакция Т-клеток пошла не совсем по плану.
Тот факт, что иммунная система некоторых из людей научилась распознавать COVID-19 задолго до начала пандемии, свидетельствует, что их организм уже сталкивался в прошлом с вирусами гриппа, которые имели схожие поверхностные белки. К сожалению, ученые пока не знают, появляются ли Т-клетки в организме в ответ на любой из коронавирусов, которые вызывают простуду.
Без паники. Коронавирус все же не СПИД. А исследование Т-клеток является не только вопросом научной любознательности. Если ученые будут знать, какие аспекты иммунной системы являются важнейшими, они могут разработать эффективные вакцины и методы лечения болезни.
Диагностика Т-клеточного иммунитета: пандемия как драйвер инновации
Диагностика Т-клеточного иммунитета: пандемия как драйвер инновации
Т-клеточный стартап TScan Therapeutics начал коллаборацию с компанией Qiagen для разработки теста на Т-клеточный иммунитет к COVID-19
Автор
Редакторы
Статья на конкурс «Био/Мол/Текст»: Споры о вакцинах и иммунитете против нового коронавируса кажутся бесконечными! От обсуждения ПЦР-диагностики и тестов на антитела дискуссии постепенно смещаются в сторону стойкости иммунитета: но измерить иммунитет человека по-прежнему сложно. Узнаем о том, как пандемия вдохнула новую жизнь в старую технологию и станет ли диагностика клеточного иммунитета доступной, в статье специалиста по Т-клеткам Софьи Касацкой.
Конкурс «Био/Мол/Текст»-2020/2021

Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Вакцинация от коронавирусной инфекции SARS-CoV-2 — одна из самых горячих тем на границе 2020 и 2021 гг. Не утихают споры о безопасности вакцин, разработанных в сжатые сроки, о принципах производства и об основных принципах иммуногенности. Много спорят и о том, стоит ли добровольно прививаться тем, кто уже успел переболеть COVID-19, или, по крайней мере, подозревает об этом. Достаточно ли привиться один раз, а если вирус будет мутировать, как действовать дальше? Достаточно ли переболеть один раз или стоит бояться заболеть одной и той же инфекцией раз в сезон?
Для того чтобы ответить на эти вопросы и понять историю прошлых болезней, нужно изучить иммунную память (также ее называют иммунологической). Как правило, для проверки иммунной памяти на конкретную инфекцию проверяют наличие антител в плазме крови: ИФА-тест на антитела класса IgG (ИФА — иммуноферментный анализ). В этом тесте подсчитывается количество антител, которые сорбируются (прилипают) к стандартизированным антигенам, то есть молекулам, встречающимся именно у возбудителя данной инфекции и нигде больше. Антитела, в особенности класса IgG, поразительно точно и выборочно контактируют с однажды «выбранной» молекулой: мало где в биологии можно найти более точные и постоянные молекулярные контакты. Тем не менее тест на антитела — по большей части дань историческому процессу, а не «золотой стандарт» тестирования иммунной памяти. Пандемия стремительно изменила многие аспекты нашей жизни — может ли она поменять и то, что мы считаем стандартом в диагностике иммунитета?
Увидеть адаптивный иммунитет
«Биомолекула» неоднократно писала об уникальных механизмах, которые обеспечивают работу этой удивительной регуляторной системы — системы адаптивного иммунитета человека [1–3].
Чтобы увидеть Т-клетки и В-клетки разных типов, иммунологи чаще всего используют проточную цитометрию (FACS) [4]. Например, если мы хотим увидеть клетки памяти, то крепим флуоресцентную метку на молекулу, присутствующую только на поверхности клеток иммунной памяти, и подсчитываем клетки, пролетающие по одной через лазер и детектор флуоресценции.
Так можно узнать процент клеток, выполняющих определенную функцию, например, весь объем клеток памяти в крови на все прошлые инфекции. Теперь усложним задачу и выделим только клетки памяти на конкретную инфекцию — например, интересующий всех SARS-CoV-2, — как это сделать? Мы можем увидеть недавно активированные клетки среди клеток памяти. Лимфоциты из образца крови пациента смешиваются и инкубируются с молекулами, принадлежащими вирусу, чаще всего, — с очищенными белками, нарезанными на фрагменты. Т- и В-клетки, способные узнать и связать вирусный антиген, активируются, станут активированными эффекторными клетками, и мы сможем их различить среди всей иммунной памяти на FACS-анализе. Такие тесты проводятся в качестве дополнительных научных исследований.
Тест требует не только несколько часов на выделение клеток и их активацию вирусными белками либо пептидами, но и время дорогостоящего специалиста по проточной цитометрии, у которого прибор для FACS всегда работает и настроен, а не простаивает. Сочетание сразу двух факторов приводит к тому, что метод далеко не массовый. Можно представить метод рутинным в нескольких ведущих медицинских центрах, но сложно распространить: на порядки сложнее, чем внедрить регулярное ПЦР-тестирование.
Антитела или Т-лимфоциты
В качестве гораздо более дешевого и доступного теста, чем FACS, иммунологи смотрят не на сами клетки, а на то, что иммунные клетки производят [5]. Вспомним рецепторы, которые служат для решения задачи точного, прочного и выборочного связывания вирусных белков-антигенов. Т-клетки держат рецепторы на поверхности, на клеточной мембране. А вот В-лимфоциты свои уникальные рецепторы синтезируют как в мембранной, так и в растворимой форме — эти растворимые В-клеточные рецепторы и есть антитела. Получается, что вместо флуоресцентных меток и В-клеток памяти можно просто измерить концентрацию антител? Вдобавок, учебник иммунологии рассказывает, что В-клетки формируют память с помощью Т-клеток. Значит ли это, что если антитела есть, то уже произошло формирование памяти: сначала на уровне Т-клеток, затем на уровне В-клеток?
Да, текущие представления об иммунологии человека говорят: высокий уровень антител подразумевает, что Т-клеточный иммунный ответ тоже есть. Тем не менее известны и неклассические механизмы, при которых В-клетки быстро начинают производить антитела (чаще классов IgD, IgM) вне особых зон лимфоузла и при меньшем контроле со стороны Т-клеток. Обратная логика оказывается неверной: Т-клеточная иммунная память не зависит от наличия антител в крови, формируется независимо и сохраняется дольше.
Интуитивно кажется, что было бы отлично сохранять в крови антитела к коронавирусу после вакцинации или инфекции на всю жизнь. Некоторые инфекции формируют такой иммунный ответ, и это коррелирует с иммунной защитой, то есть вероятностью не заболеть при повторном заражении [6]. Но для других инфекций уровень антител в крови достаточно быстро, за несколько месяцев, снижается. Так происходит потому, что за свою жизнь человек встречает сотни тысяч типов вирусов, и производить антитела на все вирусные антигены просто невозможно. Приходится выбирать, происходит конкуренция с защитой от других инфекций, а также конкуренция с антителами, которые нужны для регуляции собственной физиологии организма. Антитела постепенно снижают концентрацию и пропадают из крови, но сохраняются В-клетки памяти, которые смогут вновь производить нужные антитела при необходимости.
Было бы идеально, чтобы организм производил антитела и держал их в оптимальной концентрации в крови не во время повторной болезни, а чуть заранее: до заражения. Именно для этого существуют сезонные ревакцинации: небольшая бустерная доза антигена поступает заранее и через 9–14 дней иммунитет снова подготовлен к сезонному контакту с большим количеством вирусных частиц вокруг. А постоянное, круглогодичное производство антител на высоком уровне можно оставить тем В-лимфоцитам, которые действительно каждый день сталкиваются с одними и теми же бактериями и вирусами: например, В-лимфоцитам слизистой ЖКТ, работающим с кишечными симбионтами.
ELISPOT: ИФА для Т-клеток?
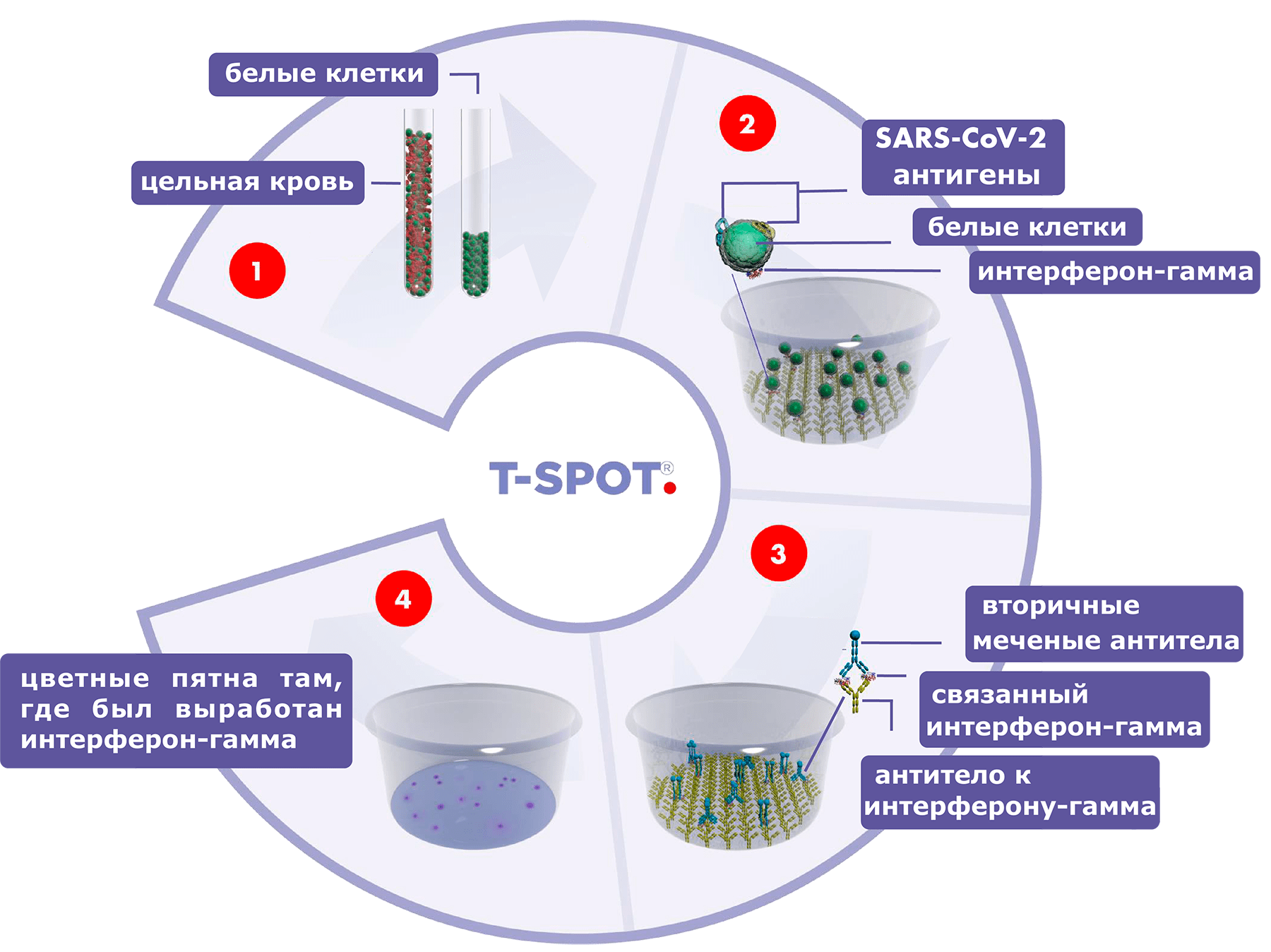
Антитела оказались удобным для измерения косвенным маркером иммунной памяти, но отсутствие антител еще не говорит об отсутствии Т-клеточной памяти. Специфичную иммунную память Т-клеток, к сожалению, нельзя измерить так же легко, по нескольким миллилитрам плазмы крови. Как упоминалось выше, Т-клетки не секретируют свои рецепторы в растворимом виде. Зато Т-лимфоциты, в соответствии со своей ролью дирижеров всего иммунного ответа, вырабатывают множество сигнальных молекул — цитокинов. Цитокины, в большинстве своем, — тоже растворимые молекулы, и их концентрацию можно измерить в объеме (суммарно), либо «подсветить» с помощью флуоресцентных меток сразу при их секреции из специфичных Т-клеток (и увидеть соответствие клетка—сигнал). На этом принципе основан иммуноферментный анализ на клональных отпечатках Т-клеток, или ELISPOT (enzyme-linked immunosorbent spot).
Как правило, Т-хелперы секретируют сигнальные цитокины, чья основная задача — активировать нужную ветвь иммунного ответа, привлечь клетки врожденного иммунитета и подавить конкурирующие сигналы. Среди функций цитокинов — подача сигналов внутри иммунной системы — от Т-клеток и для Т-клеток для уточнения принятия решений. Подобная информация «для внутреннего использования» передается и от Т-хелперов Т-киллерам, и в обратном направлении. Яркий пример такого сигнала — интерферон-гамма: активированные Т-киллеры секретируют IFNγ наравне с Т-хелперами. Массовая выработка интерферона позволяет быстро распространить информацию на уровне всего организма. На основе измерения продукции IFNγ Т-клетками разработан самый надежный из ELISPOT-тестов на антиген-специфичный Т-клеточный ответ [7], [8].
Для ELISPOT живые изолированные Т-клетки периферической крови инкубируются с антигенами, как правило, белковыми либо пептидными. Этот процесс должен имитировать то, как в организме Т-клетки в лимфоузлах узнают антигены и активируются: процесс презентации антигена. Небольшая доля специфичных клеток узнает антигены и производит IFNγ, причем интерферон сразу фиксируется и позже визуализируется в точке секреции. В процессе активации Т-клетки делятся: из одной клетки образуется целый клон антигенспецифичных клеток, все они производят интерферон, и при визуализации «пятно» продукции интерферона растет в диаметре (рис. 1). При ELISPOT сложно точно сказать, сколько антигенспецифичных клонов было изначально в образце до активации, размножения и формирования пятна. Остается неясным, сколько Т-клеток узнают антиген in vivo, но не прореагировали из-за искусственной формы презентации антигена, не похожей на то, как Т-клетки обычно активируются в лимфоузлах. С другой стороны, метод немного проще оптимизировать в лаборатории и проще делать для многих пациентов одновременно, чем более дорогостоящий FACS-анализ; требующиеся приборы и реагенты дешевле.
Рисунок 1. Схема работы теста ELISPOT, определяющего активацию Т-лимфоцитов при взаимодействии с антигенами нового коронавируса SARS-CoV-2
[11], рисунок с изменениями
Поиск коронавирусных Т-клеток. Инновация TScan
ELISPOT используется во всех лабораториях, которые исследуют иммунитет человека. Метод ELISPOT и его модификации на пересекающихся пулах пептидов (наборах фрагментов, на которые нарезается белковый антиген) использовались в исследованиях эффективности вакцин от ВИЧ, и позже медленно распространились на исследования и других вакцин. В диагностических лабораториях метод стал популярен потому, что для более точной диагностики туберкулеза необходимо оценивать Т-клеточный иммунный ответ. Коммерческий тест получил название T-SPOT. Кроме туберкулеза, для других инфекций аналогичная диагностика не применялась — до 2020 года и кризиса, вызванного новой коронавирусной инфекцией SARS-CoV-2. Необходимость широкой диагностики самой инфекции и иммунной памяти к ней подтолкнула одновременно исследователей и производителей диагностических тестов к разработке новых методов и оптимизации старых и привычных. Интерес к быстрому и дешевому измерению Т-клеточной памяти растет параллельно с популярными в медиа опасениями, что у переболевших COVID-19 быстро пропадают антитела в крови.
Очень многие академические коллективы, которые работают на стыке биохимии, иммунологии человека и прикладных биотехнологий, весной 2020 года стали заниматься разработками для борьбы с пандемией, в том числе разрабатывать и налаживать диагностику инфекции. Нельзя не упомянуть пример коллектива Григория Ефимова из НМИЦ гематологии в Москве, активно работающий как над диагностикой Т-клеточного иммунитета к новому коронавирусу на основе FACS, так и в коллаборации по созданию одного из ИФА-тестов для определения антител к антигенам SARS-CoV-2 [9], [10]. Тем не менее вернемся к теме масштабируемого производства быстрых ELISPOT-тестов на Т-клеточный иммунитет: откуда берутся такие разработки, тоже из фундаментальных и клинических академических лабораторий?
Первой ELISPOT-тест на ковид (T-SPOT Discovery SARS-CoV-2 assay) выпустила компания Oxford Immunotec, ранее создавшая одну из самых популярных версий теста на туберкулез [11]. Этот тест использует пул разнообразных антигенов коронавируса и активацию Т-клеток в смеси с другими лейкоцитами периферической крови: иначе говоря, дизайн теста даже несколько упрощен по сравнению с тестом на туберкулез (рис. 1).
Куда более интересную модификацию запустил небольшой биотех-стартап под названием TScan Therapeutics. Этот стартап переориентировался на инфекционную иммунологию во время пандемии. Как и многие другие коллективы, к примеру, BioNTech (разработчик вакцины от коронавируса совместно с Pfizer), до пандемии они занимались онкологией и задачей оптимальной активации противоопухолевого иммунитета.
Осенью 2020 года TScan Therapeutics подписали соглашение о совместной разработке диагностического теста ELISPOT-типа с компанией Qiagen — крупнейшим производителем лабораторных реагентов и универсальных наборов для типовых экспериментов в молекулярной и клеточной биологии [12], [13]. Эта диагностика Т-клеточной памяти во многом отличается от версии Oxford Immunotec, и в первую очередь отличается идеологически: оксфордская компания быстро и практично сделала аналог своего существующего продукта-бестселлера, сохранив всю платформу и протокол метода и изменив только антиген. TScan же демонстрирует почти идеальный инновационный подход: вначале провели исследования Т-клеточного иммунитета, опубликовали выводы в престижном журнале Immunity, затем появилась идея для диагностического теста и, наконец, возможность производства в партнерстве с Qiagen.
Исследование TScan раскрывает детали того, какие молекулы среди белков коронавируса вызывают наибольший «интерес» у Т-клеток человека [14]. Иммунная память Т-киллеров, согласно исследованию, формируется не только и не столько на фрагменты антигена (эпитопы) S-белка коронавируса, на котором сфокусировано большинство вакцин 2020 года [15]. Напротив, эпитопов гораздо больше в нуклеокапсидном основном белке [16]. Далее, специалисты TScan показали отсутствие перекрестного иммунитета: антигены «сезонных» неопасных человеческих коронавирусов формируют память Т-киллеров, но эти Т-киллеры не способны отреагировать на коронавирус SARS-CoV-2. Наоборот, между SARS-CoV-1 (вызвавшим вспышку атипичной пневмонии в 2003 году) и SARS-CoV-2 существует значительная кросс-реактивность Т-клеток (переболевшие атипичной пневмонией могут быть защищены от SARS-CoV-2).
Обнаружение важнейших участков вируса, вызывающих долгую Т-клеточную память — это поиск иммунодоминантных эпитопов. Если активировать Т-клетки именно такими пептидами, можно существенно повысить качество диагностического теста. Уникальные данные TScan позволяют вычесть фон иммунной памяти на родственные и далекие коронавирусы и поднять специфичность диагностики иммунной памяти. При этом используется платформа, сходная с ELISPOT, что позволяет объединять много образцов и делать тест быстрым и широко доступным. Сейчас исследования Т-клеточного иммунитета при коронавирусе проводится либо в рамках научных исследований, либо на коммерческой основе, но точность и интерпретация теста затруднена, клиент получает результат через 1–2 неделю после теста. Партнерство TScan с Qiagen вселяет оптимизм по поводу доступности теста: ведь продукцией этой компанией пользуются буквально в каждой молекулярной и биохимической лаборатории на планете.
Интересна еще одна деталь. Исследователи из TScan брали донорские Т-клетки у доноров с наиболее распространенными в США генотипами других важных иммунных молекул: молекул HLA (молекул главного комплекса гистосовместимости, Human Leukocyte Antigen) подтипов HLA-A*02:01, HLA-A*01:01, HLA-A*03:01, HLA-A*11:01, HLA-A*24:02 и HLA-B*07:02. В зависимости от типа молекул HLA Т-клетки будут распознавать разные эпитопы одного и того же вируса. А поскольку у разных людей максимально вариабельные молекулы HLA, то и иммунный ответ Т-клеток у каждого формируется максимально индивидуально. Именно с этим связаны и сложности/дороговизна изучения Т-клеточного иммунитета, и невозможность «перелить иммунную память» переливанием крови — такой эксперимент может получиться только внутри пары однояйцевых близнецов. С другой стороны, даже в этом огромном разнообразии реакций клеточного иммунитета Т-клетки разных доноров, отвечающие на новый коронавирус, обладают некоторыми общими характеристиками.
Данные об общих параметрах иммунного ответа, которые будут накапливаться в совместных исследованиях TScan/Qiagen, представляют несомненный интерес для оптимизации лечения пациентов и создания методов лечения, таргетно направленного на активный и безопасный Т-клеточный ответ. Здесь проявляется особая черта сильных deeptech-стартапов в области биологии, биоинформатики и биотехнологий: технологическая платформа может быть использована не только для одного применения и быстрого завоевания рынка, а для разных задач, и в процессе, по ходу решения прикладной задачи возникают ценные, качественные и заметные научные открытия. Конечно, новость о сотрудничестве TScan и Qiagen — всего лишь одна из множества историй о биотех-прорывах 2020 года, и легко могла затеряться среди других новостей и инноваций. Но в этой неприметной новости заложен мощный потенциал, способный изменить современные представления о клинической диагностике иммунной памяти.