Как узнать, есть ли инфекция в организме: 4 признака
Не стоит относиться к проблемам с кожей лишь как к косметическому дефекту. Они могут быть первыми симптомами серьезного заболевания. Как узнать, есть ли инфекция в организме? Вот четыре признака.
Кожа — зеркало здоровья. На ней отражаются все процессы, происходящие в организме человека. Многие инфекционные заболевания также имеют свои кожные симптомы. Не оставляйте их без внимания.
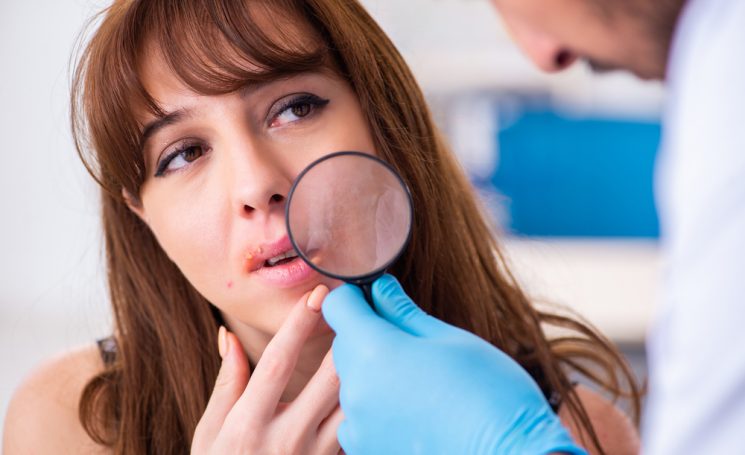
Папилломы
Одним из самых распространенных эстетических недостатков являются папилломы. Это выступающее над кожей образования бледно-розового цвета. Папиллома может возвышаться над поверхностью кожи на маленькой ножке. Величина таких новообразований варьируются от 0,2 см до 0,5 см. Иногда их размер может достигать и 1 см в диаметре. Папилломы, как правило, не нагнаиваются, после формирования уже не меняются и сами не проходят. Располагаться папилломы могут как на лице, так и на теле, в том числе половых органах. Такие новообразования — признак поражения организма вирусом папилломы человека (ВПЧ).
«ВПЧ есть более, чем у 30% населения мира, однако многие люди об этом даже не догадываются, так как возбудитель может себя никак не проявлять, — говорит Анна Торосян, врач-дерматовенеролог ФНКЦ ФМБА России. — Вирус папилломы циркулирует в организме человека, однако защитные функции иммунитета подавляют болезнетворные клетки. Как правило, образования возникают у людей в момент, когда иммунитет особенно ослаблен. Существует три пути передачи вируса – половой, контактно-бытовой (через микротравмы кожи) и перинатальный (от матери ребенку)».
На сегодняшний день известно более 100 разновидностей вируса. К счастью, большинство из них не опасны для человека, но есть среди них и онкогенные типы, провоцирующие развитие онкологии, в частности, рака шейки матки, пениса и мочевого пузыря.
Вылечиться от ВПЧ нельзя, однако можно предупредить заражение вакцинацией. Прививки доступны от четырех типов вируса, в том числе тех, что вызывают рак шейки матки. Эффективность вакцинации составляет от 95 до 100%.
Симптомами заражения ВПЧ также являются остроконечные кондиломы и бородавки.
Это многочисленные элементы на коже и слизистых, отличающиеся от нормальной поверхности внешним видом, цветом, текстурой: пятна, покраснения, прыщики, пупырышки, пузырьки, волдыри, гнойнички и т.п. Высыпания могут быть на животе, груди, лице, руках, ногах. Такие изменения на коже нельзя оставлять без внимания. Сыпь может быть симптомом не только дерматологического заболевания, но и других болезней, в том числе инфекционных.
Появление сыпи на коже типично для инфекционных заболеваний, которыми преимущественно болеют дети и гораздо реже взрослые (ветряная оспа, краснуха, скарлатина, корь), При ветряной оспе высыпания обнаруживаются по всему телу, в том числе и на волосистой части головы, на слизистых оболочках, а иногда даже на ладонях и стопах. При краснухе сыпь образуют мелкие розово-красные пятна круглой или овальной формы. Обычно они сначала появляются на лице, а потом распространяются по всему телу. Корь характеризуется темно-красной сыпью. Скарлатина проявляется многочисленными очень мелкими красными точками, выделяющимися на фоне покраснения кожи. Они покрывают все тело, но больше всего их в местах естественных складок кожи, внизу живота и по бокам туловища. Также высыпания на теле наблюдаются при герпесе, энтеровирусной инфекции, туберкулезе, венерических болезнях и некоторых других инфекционных заболеваниях. Тревожно появление геморрагической сыпи. Подобные высыпания обусловлены разрывом поверхностных капилляров и представляют собой точечные кровоизлияния. При надавливании элементы геморрагической сыпи не исчезают и даже не бледнеют. Такая сыпь может свидетельствовать о начале менингококковой инфекции (заражении крови). Это заболевание смертельно опасно, а развивается стремительно.
Поражения кожи сопровождают и коронавирус. Специалисты по всему миру отмечают, что у зараженных COVID-19 на руках и ногах может появляться кореподобная сыпь. «Инфекция также проявляется в виде небольших волдырей, экземы, — говорит Каролин Нельсон, доктор медицины из Yale Medicine dermatologist (США). — Пятна на коже могут быть похожими и на крапивницу».
Если сыпь вызвана инфекционным заболеванием, высыпаниям на коже обычно сопутствуют и другие симптомы, например, повышение температуры и интоксикация. Не следует пытаться поставить диагноз самостоятельно, в том числе и по виду сыпи. В настоящее время заболевания довольно часто протекают в «смазанных» формах, многие симптомы могут отсутствовать или быть слабо выраженными. Обратитесь к специалисту.
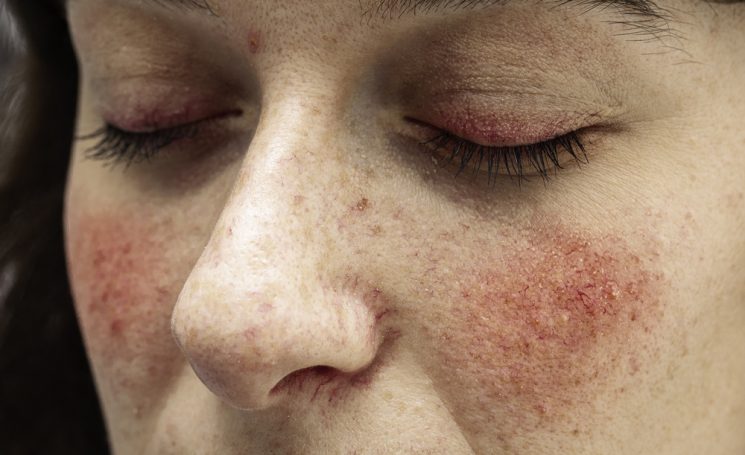
Розацеа
Проявляется в виде покраснения кожи, расширенных капилляров, а также образованием узелков, напоминающих обычные прыщи. Поэтому розацеа также называют розовыми угрями. Возникает розацеа преимущественно в средней трети лица, а также в области лба, носа и подбородка. В редких случаях она может быть на шее, груди, коже головы или ушах.
Розовыми угрями чаще страдают люди, у которых есть генетическая предрасположенность, связанная с лабильностью стенок сосудов, или индивидуальная склонность к покраснению кожи из-за поверхностного расположения капилляров. Предрасполагающим фактором к появлению розацеа считается и воздействие солнечного излучения, которое стимулирует выработку фактора роста внутреннего слоя сосудов и приводит к появлению сеточек мелких капилляров. Помимо этого, розацеа может быть одним из признаков заболеваний желудочно-кишечного тракта, связанных с инфицированием кишечника бактерией Helicobacter pylori. В исследованиях было обнаружено, что при воспалении кишечника и наличии Helicobacter pylori возникает повышенная чувствительность нейронов в области лица из-за синтеза брадикинина,— вещества, интенсивно расширяющего сосуды. Появление розовых угрей на лице или теле — повод проконсультироваться не только с дерматологом, но и гастроэнтерологом.
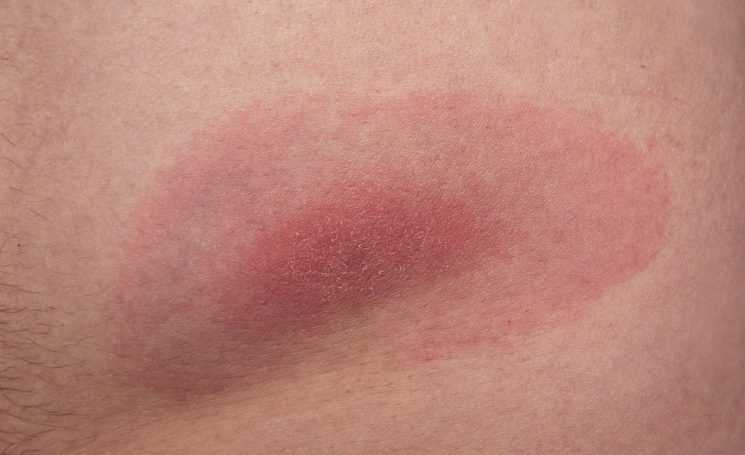
Эритема
Покраснение кожи — эритема — сопровождает многие инфекционные заболевания, в частности болезнь Лайма (клещевой боррелиоз). Это серьезный недуг, поражающий кожу, суставы, сердце и нервную систему. Источниками инфекции являются различные животные (олени, грызуны, волки, собаки, овцы, птицы, крупный и мелкий рогатый скот и другие), а переносчиками — таежные и лесные клещи. Характерным признаком боррелиоза является появление на теле кольцевидной эритемы. Вначале в месте укуса клеща возникает покраснение размером 2-4 мм, затем появляется пятно интенсивного розово-красного оттенка. В течение нескольких суток оно расползается во все стороны на много сантиметров в диаметре. Края пятна становятся четко очерченными, ярко-красными, чуть возвышающимися над уровнем нормальной кожи. Затем в центре пятно медленно бледнеет, становится синеватым, и образование приобретает характерный для болезни Лайма вид кольцевидной эритемы овальной или округлой формы. Частые сопутствующие симптомы — невысокая температура, головная боль, слабость, дискомфорт в мышцах и суставах.
Врачи рассказали, что нужно проверить после выздоровления от COVID-19
Чем больше переболевших коронавирусной инфекцией, тем понятнее, что для многих заболевание не проходит бесследно. Даже те, кто перенес инфекцию в легкой форме, могут отмечать всевозможные неприятные симптомы. В Минздраве говорят о необходимости проведения для таких пациентов реабилитации и создают специальную комиссию для изучения постковидного синдрома. Это состояние нередко надолго остается даже у тех, кто, казалось бы, болел COVID-19 нетяжело.
Первое время врачи советуют переболевшим возвращаться к обычной жизни аккуратно, беречь себя, не перенапрягаться, соблюдать режим сна и отдыха и правильно питаться, а нагрузки наращивать очень постепенно.
Что такое постковидный синдром?
Хочу особо отметить: не надо заниматься самодиагностикой и самолечением. Интерпретировать результаты исследований и назначать терапию в случае, если параметры отклоняются от нормы, может только врач, так же как и отслеживать в динамике показатели результатов анализов.
На какие показатели обязательно стоит обратить внимание после перенесенного COVID-19 и почему?
Изменения, возникающие в организме после заражения COVID-19, могут влиять на самочувствие и во время выздоровления, и в дальнейшем.
Поэтому стоит обратить внимание на оценку тех органов и систем, которые чаще всего поражаются инфекцией. Вот примерный перечень исследований, которые помогут составить объективную картину состояния здоровья:
— общий анализ крови,
— анализ на СРБ (С-реактивный белок) и ферритин (поможет исключить остаточный воспалительный процесс и анемию);
— проверить свертываемость крови (нужен, чтобы исключить риск образования тромбов);
— оценить состояние миокарда (сердечной мышцы) (это особенно важно, если человек перенес пневмонию или у него были проблемы с сердцем до инфекции);
— проверить показатели печени и почек (это поможет оценить их состояние после заболевания и приема лекарств).
Важные анализы для прогноза восстановления:
— уровень витамина D (его дефицит, который наблюдается у большинства населения нашей страны, приводит к более длительному выздоровлению).
Проверка перечисленных показателей здоровья рекомендована тем, кто перенес COVID-19 в легкой или средне-тяжелой форме, в том числе с осложнением в виде пневмонии, и проходил амбулаторное лечение на дому.
Когда лучше сдавать анализы в рамках обследования?
Многие интересуются, нужно ли обследоваться сразу после выписки из больницы (либо окончания курса домашнего лечения) или должен пройти определенный промежуток времени? Тут опять-таки стоит следовать рекомендациям лечащего врача.
С помощью исследований можно подтвердить окончательное восстановление, оценить в конце заболевания, насколько хорошо идет процесс выздоровления, а также исключить риски осложнений после перенесенной инфекции. Период, когда клиенту рекомендуется к прохождению данный комплекс, зависит от целей исследования.
Почерк вируса
Среди сотен тысяч людей с диагнозом «коронавирус» оказался и корреспондент «РГ». Перенеся болезнь, он сравнил свои первые симптомы с теми, которые характерны для ранних стадий заболевания. Статья написана с учетом заключений медиков-инфекционистов ГБУЗ «Специализированная клиническая инфекционная больница».
Симптомы коронавируса на ранних стадиях
Первый день
Второй день
Добавились легкий еле заметный кашель и сильная боль в мышцах и суставах. Врачи поликлиники по месту жительства на тот момент ставили диагноз «ОРЗ, протекающее атипично». Но настораживал один факт. Обзвонив знакомых, у которых оказался подтвержденный положительный тест на COVID-19, я обнаружил, что их болезнь в первые два-три дня начиналась абсолютно так же, как у меня. Но они-то болели не ОРЗ…
Игорь Люлин, зам. главного врача ГБУЗ «Специализированная клиническая инфекционная больница»:
— Симптомы, которые описывает корреспондент «РГ», действительно характерны для большинства заболевших коронавирусом. Однако надо особо отметить, что при COVID-19 пока нельзя выделить совсем уникальные признаки течения болезни, которые бы однозначно характеризовали этот вирус. В чем и опасность. Поэтому любое ОРЗ должно расцениваться сейчас как подозрение на COVID-19. Обычно если человек заразился коронавирусом, то вначале не бывает высокой температуры или резкого ухудшения самочувствия, более характерно постепенное развитие заболевания. Но во многом течение болезни зависит и от индивидуальных особенностей организма. Характерным симптомом для коронавируса является потеря или изменение обоняния и вкуса, головная боль. Сильный насморк при этом не характерен.
Седьмой день
Это являлось ярко выраженным признаком коронавируса. Его торжественной подписью. Меня направили на компьютерную томографию, которая показала восемь процентов поражения легких. А через три дня пришли результаты теста на коронавирус. Но к тому времени уже пришлось вызывать «скорую».
Какие анализы сдаются на коронавирусную инфекцию COVID-19? И в чем разница?
В настоящее время многие уже столкнулись с коронавирусной инфекцией COVID 19. Кто-то сам болеет или переболел, у кого-то болеют друзья, родные или коллеги.
Каждый день поступает огромное количество звонков и Вы задаете вопрос: какие анализы лучше сдать.
Сейчас попробуем Вам рассказать про анализы, которые мы выполняем на COVID 19.
Чаще всего COVID-19 протекает с признаками ОРВИ:
температура, кашель, ломота в теле, возможно потеря обоняния, тошнота, появление одышки, однако у большого процента инфицированных пациентов заболевание протекает бессимптомно.
Мы выполняем следующие анализы:
2). Антитела к коронавирусу в сыворотке крови.
Их существует 3 вида: Ig A, Ig M, Ig G
Ig A- появляются на самой ранней стадии заболевания (2-3 день)
Ig M — появляются примерно на 5-7 день заболевания
Ig G — появляются на 14-20 день заболевания и говорят об иммунном ответе, то что человек уже переболел.
Для первичного прохождения исследования на антитела, рекомендуется выявление в крови одновременно IgM и IgG антител, то есть суммарные антитела.
Исследование указывает на текущую ( Ig M) или недавно перенесенную инфекцию (Ig G)
Тест качественный. Результаты выдаются в терминах «положительно», «отрицательно»
«Положительно»: инфекция SARS-CoV-2 (текущая или недавняя).
«Отрицательно»: ранний период инфекции; отсутствие инфекции.
Если у Вас есть жалобы, нужна справка или госпитализация в больницу, то надо сдавать ПЦР тест из носа и зева. Также дополнительно Вы можете сдать и на антитела суммарные при желании.
Если у Вас нет жалоб, вы хотели бы узнать, сталкивались ли с COVID 19, то лучше сдать суммарные антитела.
Существует еще полуколичественное определение антител, но его лучше сдавать уже при положительном результате на антитела суммарные.
На все вопросы мы Вам ответим по тел. 8-952-277-71-74 с 9.00 до 21.00 каждый день.
Анализы берем каждый день с 8.00 до 11.00 (кроме воскресенья) по предварительной записи. Возможно также взятие материала во второй половине дня по договоренности и забора материла в Санкт-Петербурге, Колпино, г. Никольское.
Запись по тел. 8-952-277-71-74.
Выезжаем на обследования на предприятия. Цены ниже при обследовании групп более 5 человек.
Медицинский центр «Путь к Здоровью», Ульяновка, ул.Победы, д.39.
Как проверить сердце
Сердечно-сосудистые заболевания не только являются одной из главных причин смертности, но и стремительно «молодеют» — все чаще от них страдают люди в возрасте от 35 до 40 лет. Разбираемся, как проверить работу сердца, пока не стало поздно. В этом нам помогает эксперт по лабораторной диагностике ЛабКвест Латытина Юлия Сергеевна.
Когда нужно проверять сердце и сосуды
Когда есть симптомы. Основными симптомами сердечно-сосудистых заболеваний считаются одышка, головокружение, повышенная потливость и отёки. Если эти симптомы регулярны, то стоит обращаться к врачу.
Когда нужно принять решение насчет занятий спортом. Речь не о легкой зарядке по утрам, а о плавании, беге, серьезных силовых тренировках, то есть нагрузках средне-высокой интенсивности. То есть заниматься можно и без рекомендации врача, но перед подготовкой к марафону нужно посетить кардиолога. Особенно, если вы хотите заниматься спортом ради результатов.
Когда есть факторы риска. Среди основных факторов риска: диабет, курение, стрессы, малоподвижный образ жизни, высокий уровень холестерина, высокое давление, сердечно-сосудистые заболевания родственников. Обо всех этих факторах нужно обязательно рассказывать врачу.
Какие есть методы диагностики сердца
Пробы Мартине и Штанге. С этими тестами можно дома измерить пульс и понять, нужно ли идти к врачу для дальнейшей диагностики. Особенно, если выраженных симптомов нет, а понять состояние здоровья хочется.
Проба Мартине проводится следующим образом: пациент должен присесть 20 раз за 30 секунд. После замерить пульс и зафиксировать результат. Далее нужно сделать минутный перерыв и замерить пульс повторно. Нормальным результатом считается разница в 60-80% между показателями пульса в состоянии покоя и после приседаний.
Для пробы Штанге нужно сделать 2-3 глубоких вдоха-выдоха и задержать дыхание. Если удается не дышать больше 40 секунд, то, скорее всего, проблем нет. Если меньше 40, нужно идти к кардиологу.
Осмотр кардиолога. Диагностика сердца начинается в кабинете кардиолога. Врач спросит о симптомах, перенесенных инфекциях, применении лекарств, употреблении алкоголя и табака, психологическом напряжении и стрессах. Также он узнает семейный и личный анамнез, выяснит, нет ли хронических заболеваний.
Кардиолог оценивает цвет кожи, чтобы исключить анемию и другие нарушения функций сердца, проверяет пульс, чтобы оценить кровоток, измеряет артериальное давление и температуру тела. Также осматривает вены шеи, перкутирует грудную клетку и выслушивает сердце стетоскопом.
При необходимости кардиолог обращается к окулисту, чтобы тот осмотрел сосуды и нервные окончания сетчатки глаза. Это также позволяет определить склонность к сердечно-сосудистым заболеваниям.
Электрокардиография. Электрокардиограмма помогает проверить работу водителя ритма сердца, оценить проводимость электрических импульсов, частоту и ритм сердечных сокращений. Также ЭКГ может показать повреждение сердечной мышцы после инфаркта. Этот метод один из самых простых безболезненных — для него нужен только электрокардиограф, проводят его, как правило, быстро.
Лабораторные анализы. Комплексные программы анализов показывают риск развития атеросклероза, который в свою очередь, может привести к развитию нарушений сердечного ритма, стенокардии, инфаркту миокарда и внезапной остановке сердца. Программы исследований показаны как мужчинам, так и женщинам. Врачи рекомендуют сдавать такой анализ всем пациентам старше 20 лет не реже, чем раз в 5 лет. При наличии факторов риска и после 40 лет исследование может назначаться чаще.
Нагрузочные тесты. Если знать, как человек выдерживает физические нагрузки, можно понять, есть ли у него ишемическая болезнь сердца, насколько поражены сосуды, а также выявить другие признаки заболеваний, которые не проявляются в состоянии покоя.
Пациента подключают к электрокардиографу и/или тонометру, он выполняет разные виды физической нагрузки, чаще всего идет по беговой дорожке или крутит педали велотренажера. Если артериальное давление становится слишком высоким или критически изменяются сегменты на ЭКГ, процедуру прекращают.
Непрерывная амбулаторная регистрация ЭКГ. Такое исследование проводят, чтобы обнаружить кратковременные и непредсказуемые нарушения сердечного ритма. Пациенту надевают холтеровский монитор, который регистрирует ЭКГ в течение 24 часов. Данные передаются на компьютер врача. Также во время исследования пациент должен фиксировать все симптомы, связанные с работой сердца.
Рентгенография. Ее делают почти любому человеку с подозрением на болезни сердца. По рентгеновскому снимку грудной клетки оценивают размер и форму сердца, структуру сосудов в легких и грудной полости. Также по снимку можно оценить состояние легких, выявить избыточную жидкость — это может указывать на выраженную сердечную недостаточность.
Компьютерная томография. Этот метод позволяет увидеть изменение в сердце, главных сосудах и легких. С помощью КТ проводят «срезы» грудной клетки в нескольких плоскостях и на компьютере составляют модель сердца, по которой можно изучать его особенности.
Эхокардиография или УЗИ. В этом методе используется ультразвук — через специальный датчик, приложенный к телу, ультразвуковые волны распространяются в тканях, изменяют свои характеристики в зависимости от состояния внутренних органов и возвращаются к датчику, преобразуясь в электрический сигнал. Метод, как и предыдущий, дает информацию об анатомии сердца, позволяет выяснить причины шумов, оценить работу сердца.
Магнитно-резонансная томография. Этот метод позволяет получить точные изображения сердца с помощью магнитного поля. Плюсы исследования в его точности, минусы — в дороговизне, большом количестве времени на получение изображения, вероятных приступах клаустрофобии у пациентов, помещенных в большой электромагнит.
Радионуклидное исследование. Этот метод используют как альтернативу рентгенологическим исследованиям: используют радиоактивные индикаторы, но с вероятностью гораздо меньшего облучения. Индикаторы вводят в вену, и они, попадая в сердце, передают сигнал на экран компьютера.
С помощью этого метода ищут источники болей в груди неизвестного происхождения. Например, можно обнаружить, как именно сужение сосудов влияет на работу сердца.
Катетеризация сердца. В ходе такого исследования тонкий катетер с измерительным прибором на кончике вводят через артерию или вену. Его ведут до главных сосудов и сердечных камер. Катетеры позволяют измерять давление, исследовать сердечные клапаны и сосуды.