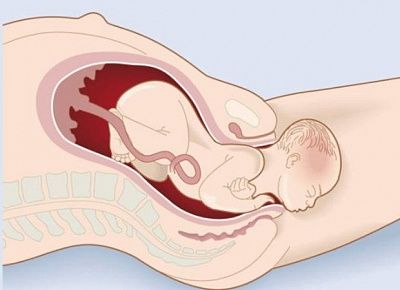
Как определить срок беременности
Вот тест на беременность показал заветные две полоски, будущая мама спешит встать на учет в женскую консультацию. Первое, что определяет врач акушер-гинеколог при постановке на учет – это срок беременности. Этот показатель крайне важен для того, чтобы понимать, правильно ли протекает беременность и развивается малыш, когда нужно сдавать анализы и проходить дополнительные обследования, когда выходить в декрет и ждать появления малыша на свет.
Точный срок беременности также очень важно знать для проведения скринингового исследования на наличие генетических аномалий у плода (УЗИ и анализа крови), поскольку эти обследования проводятся строго в определенные сроки беременности.
Способы определения срока беременности
Обращаясь к врачу акушеру-гинекологу, многие будущие мамы начинают переживать из-за разницы сроков беременности – того, что рассчитал доктор и предполагаемого самой женщиной. Чтобы не волноваться напрасно, нужно знать, что существуют 2 срока беременности – акушерский и эмбриональный.
Существует несколько способов определения срока беременности.
1. Определение срока беременности по дате последней менструации
Это наиболее распространенный способ расчета срока. Однако применять его можно только в том случае, если месячные у женщины приходят регулярно с одним и тем же интервалом.
Не всегда удается точно рассчитать срок беременности, руководствуясь только датой последней менструации. Это бывает в тех случаях, когда у женщины нерегулярные менструации или у тех пациенток, которые имеют регулярный, но длинный менструальный цикл. К примеру, если у женщины обычная продолжительность цикла составляет 35 дней (а не 26 – 28, как у большинства женщин), то скорее всего зачатие у нее будет возможно только примерно на 21-й день цикла (а не на 14-й, как при 28-дневном цикле). Соответственно, срок, рассчитанный по менструации будет на неделю превышать «настоящий» акушерский срок беременности.
2. По дате овуляции или дате зачатия
Если известна дата зачатия, к этой дате нужно прибавить две недели – получим акушерский срок беременности. Однако нужно помнить, что даже если женщина точно знает дату овуляции или дату полового контакта, после которого наступила беременность, это не значит, что она абсолютно точно знает дату зачатия.
Сперматозоид, попавший в женский организм способен к оплодотворению в течение 4-5 суток, иногда даже в течение недели, а созревшая яйцеклетка сохраняет способность к зачатию в течение 2 суток после овуляции. Поэтому, даже точно зная дату полового контакта или овуляции нельзя с точностью сказать, что оплодотворение произошло именно в этот день. Оно могло произойти и позже. Следовательно, срок, рассчитанный по овуляции или дате зачатия, не может считаться совсем точным.
Несколько иначе врачи рассчитывают срок беременности в случаях, когда беременность наступила в результате ЭКО. В этом случае оплодотворение яйцеклетки сперматозоидом производится «в пробирке» врачом эмбриологом. Эмбрионы развиваются в лабораторных условиях в течение 3-5 суток, после чего их переносят в матку.
Истинный срок беременности, наступившей после ЭКО, врачи рассчитывают от даты пункции яичников, то есть этапа процедуры, когда специальной иглой проводят забор фолликулярной жидкости и содержащихся в ней фолликулов для последующего оплодотворения «в пробирке», а для определения «привычного» акушерского срока, добавляют 2 недели в дате пункции яичников.
Если переносу эмбриона в матку предшествовала его криоконсервация (то есть замораживание в жидком азоте), для определения точного срока беременности врачи добавляют к дате переноса 5 дней (это количество дней развития эмбриона до заморозки), а для определения акушерского срока к полученному истинному сроку добавляют 2 недели.
3. По размерам матки
Осматривая женщину в гинекологическом кресле, врач акушер-гинеколог двумя руками проводит определение размеров матки. При этом также можно определить примерный срок беременности.
Наиболее точным этот способ определения будет на ранних сроках беременности, примерно до 12 недель. Самый ранний срок, который удается определить по размерам матки, равен 5 неделям беременности. К этому времени матка немного увеличивается, размягчается и становится округлой. На более поздних сроках размеры матки могут немного варьировать в зависимости от размеров плода, количества околоплодных вод, строения таза женщины. К примеру, считается, что в 16 недель дно матки располагается на середине расстояния между лобком и пупком, в 24 недели беременности дно матки находится на уровне пупка.
4. По УЗИ
На ранних сроках беременности при измерении размеров плодного яйца и эмбриона срок беременности можно определить с большой точностью.
После 12 недель срок беременности при ультразвуковом исследовании определяют по данным так называемой фетометрии, то есть для вычисления срока используют измерения различных размеров головы и живота плода, длины рук, ног, размеров сердца и т.д.
5. По уровню ХГЧ в крови
ХГЧ (хорионический гонадотропин человека) – это гормон, который выделяется во время беременности плацентой. Он начинает продуцироваться с наступлением беременности, постепенно его количество увеличивается, примерно до 11 недели беременности, а затем начинает немного снижаться.
Определение концентрации ХГЧ в крови в ранние сроки беременности помогают достаточно точно определить срок. Получив результаты анализа крови на ХГЧ, стоит обратить внимание, что в лабораторных таблицах соответствия уровня гормона сроку беременности зачастую указан эмбриональный срок, то есть для определения привычного акушерского срока беременности к полученному результату следует прибавить 2 недели.
В последнее время появились тесты для определения срока беременности по моче. Они также определяют концентрацию гормона ХГЧ в моче беременной женщины и, кроме подтверждения самого факта наличия беременности, показывают, какому сроку соответствует содержание гормона. Единственное, нужно помнить, что мочевые тесты также показывают эмбриональный срок беременности.
6. Определение срока беременности по первому шевелению плода
Этот способ определения срока в последнее время применяется все реже. Он основан на том, что первородящие женщины начинают ощущать первые шевеления малыша на сроке беременности 20 недель, повторнородящие немного раньше – в 18 недель. Именно поэтому врачи акушеры-гинекологи рекомендуют женщине запомнить дату первого шевеления плода и вносят эти данные в обменную карту.
Однако этот метод определения срока беременности зачастую бывает ошибочен.
Мама, которая ждет первого ребенка, действительно, чаще всего начинает чувствовать шевеления плода несколько позже, чем повторнородящая женщина. Это связано с тем, что «опытные» мамы знают, как на первых порах ощущаются движения крохи и что они должны почувствовать. Первые шевеления плода некоторые первобеременные воспринимают за усиление перистальтики кишечника, «газики».
Многие женщины описывают первые шевеления плода как чувство переливания жидкости в животе, «порхания бабочек» или «плавание рыбки». Первые шевеления обычно бывают редкими, нерегулярными. Время первых ощущений шевелений плода естественно зависит от индивидуальной чувствительности женщины. Некоторые будущие мамы чувствуют первые шевеления уже в 15-16 недель, а кто-то только после 20. Стройные женщины, как правило, начинают ощущать шевеления раньше, чем полные. Женщины, ведущие активный образ жизни, много работающие, обычно ощущают движения плода позже.
Определив срок беременности, врач может рассчитать примерную дату родов. В среднем, продолжительность беременности составляет 280 дней или 40 недель (не забывайте, что имеется в виду акушерский срок).
Как расшифровать результаты УЗИ матки?
Получив результаты УЗИ, Вы можете заинтересоваться, что именно написал врач. Давайте узнаем подробнее, что означают основные термины, которые УЗИсты пишут в своих заключениях.
Положение матки.
Тело матки находится в определенном положении в тазу. В норме тело матки наклонено кпереди, а сгиб между телом матки и шейкой матки образует угол. В заключении УЗИ такое положение может быть описано двумя латинскими словами: «anteversio» и «anteflexio». Это обычное (нормальное) положение матки. Если в заключении УЗИ написано, что тело матки находится в положении «retroversio», «retroflexio» это означает, что матка отклонена кзади и имеется загиб матки кзади. Загиб матки кзади может говорить о некоторых заболеваниях, спайках в малом тазу и иногда может стать причиной бесплодия.
Размеры матки.
На УЗИ можно определить 3 размера матки: поперечный размер, продольный размер и переднее-задний размер. Продольный размер (длина матки) в норме составляет 45-50 мм (у рожавших женщин до 70мм), поперечный размер (ширина матки) составляет 45-50 мм (у рожавших женщин до 60 мм), а передне-задний размер (толщина матки) в норме 40-45 мм. Незначительные отклонения в размерах матки встречаются у многих женщин и не говорят о болезни. Тем не менее, слишком большие размеры матки могут говорить о миоме матки, аденомиозе,беременности.
М-эхо.
Толщина внутреннего слоя матки (эндометрия) определяется на УЗИ с помощью М-эхо. Толщина эндометрия зависит от дня менструального цикла: чем меньше дней осталось до следующих месячных, тем толще эндометрий. В первой половине менструального цикла М-эхо составляет от 0,3 до 1,0 см, во второй половине цикла толщина эндометрия продолжает расти, достигая 1,8-2,1 см за несколько дней до начала месячных. Если у вас уже наступила менопауза (климакс), то толщина эндометрия не должна превышать 0,5 см. Если толщина эндометрия слишком большая, это может говорить о гиперплазии эндометрия. В этом случае вам необходимо дополнительное обследование для того, чтоб исключить рак матки.
Структура миометрия.
Миометрий — это мышечный, самый толстый слой матки. В норме его структура должна быть однородной. Неоднородная структура миометрия может говорить об аденомиозе. Но не надо пугаться раньше времени, так как для уточнения диагноза вам понадобится дополнительное обследование.
Миома матки на УЗИ
Миома матки это доброкачественная опухоль, которая практически никогда не перерастает в рак матки. С помощью УЗИ гинеколог определяет расположение миомы и ее размеры.
При миоме размеры матки указываются в неделях беременности. Это не означает, что вы беременны, а говорит о том, что размеры вашей матки такие же, как размеры матки на определенном сроке беременности.
Размеры миомы матки могут быть различными в разные дни менструального цикла. Так, во второй половине цикла (особенно незадолго до месячных) миома немного увеличивается. Поэтому УЗИ при миоме матки лучше проходить сразу после месячных (на 5-7 день менструального цикла).
Расположение миомы матки может быть интрамуральным (в стенке матки), субмукозным (под внутренней оболочкой матки) и субсерозным (под внешней оболочкой матки).
Эндометриоз матки (аденомиоз) на УЗИ
Эндометриоз матки, или аденомиоз, это заболевание, при котором клетки подобные клеткам эндометрия прорастают в мышечный слой.
При аденомиозе на УЗИ матки врач обнаруживает, что миометрий (мышечный слой матки) имеет неоднородную структуру с гетерогенными гипоэхогенными включениями. В «переводе на русский» это означает, что в мышечном слое матки есть участки эндометрия, который образовал пузырьки (или кисты) в миометрии. Очень часто при аденомиозе матка увеличена в размере.
Беременность на УЗИ
УЗИ матки во время беременности является чрезвычайно важным этапом диагностики. Перечислим лишь несколько преимуществ УЗИ во время беременности:
Как расшифровать результаты УЗИ яичников?
На УЗИ яичников определяются размеры правого и левого яичника, а также наличие фолликулов и кист в яичнике. Нормальные размеры яичников составляют в среднем 30х25х15 мм. Отклонение в несколько миллиметров не является признаком болезни, так как в течение менструального цикла один или оба яичника могут немного увеличиваться.
Киста яичника на УЗИ
Киста яичника на УЗИ имеет вид округлого пузырька, размеры которого могут достигать нескольких сантиметров. С помощью УЗИ врач может не только определить размер кисты яичника, но и предположить ее тип (фолликулярная киста, киста желтого тела, дермоидная киста, цистаденома и так далее.
Поликистоз яичников на УЗИ. При поликистозе яичников их размеры значительно превышают норму, что заметно во время УЗИ. Увеличивается и объем яичника: если в норме объем яичника не превышает 7-8 см3, то при поликистозе яичников он увеличивается до 10-12 см3 и более. Другой признак поликистоза яичников — это утолщение капсулы яичника, а также наличие множества фолликулов в яичнике (обычно, 12 Более с диаметром фолликулов от 2 до 9 мм).
В нашем центре Вы можете пройти следующие УЗ исследования:
Женская матка
Строение матки
Матка представляет собой гладкомышечный полый орган, расположенный в области малого таза. По форме матка женщины напоминает перевернутую грушу и предназначена, главным образом, для вынашивания оплодотворенной яйцеклетки во время беременности. С каждой ее стороны находятся фаллопиевы трубы и яичники. Вместе взятые матка, влагалище, яичники и фаллопиевыА трубы составляют женскую репродуктивную систему.
Длина матки в среднем 7-8 см, а наибольшая ширина примерно 5 см.
Размеры матки в норме (таблица)
| Женщины в фертильном возрасте | Длина матки, мм. | Ширина матки, мм. | Передне задний размер |
|---|---|---|---|
| Не было беременностей | 45 | 46 | 34 |
| Беременности были, но не было родов | 53 | 50 | 37 |
| Были роды | 58 | 54 | 40 |
| Женщины в менопаузе, по срокам | |||
| До 1 года | 58 | 42 | 31 |
| 2–6 лет | 56 | 41 | 30 |
| 7–13 | 54 | 39 | 28 |
| 14–25 | 51 | 37 | 26 |
Свою уникальную способность матка проявляет во время беременности, увеличиваясь со столь малых размеров до 32 см в высоту и 20 см в ширину, выдерживая плод весом до 5 кг. Это происходит за счет ее эластичных стенок. В климактерическом периоде размер матки уменьшается, происходит атрофия ее эпителия, склеротические изменения кровеносных сосудов.
Вторая уникальная особенность матки в том, что, несмотря на прочное закрепление специальными связками, она может перемещаться в зависимости от ситуации. Дело в том, что этот орган располагается в полости малого таза между мочевым пузырем и прямой кишкой и наклонен кпереди. Если у вас переполнен мочевой пузырь, то матка смещается назад по типу загиба кзади. Когда переполнена прямая кишка, то матка принимает оптимальное для себя положение, сдвигаясь вперед. При беременности она поднимается вверх.
Анатомия матки
Женская матка состоит из трех различных слоев ткани:
Располагается матка позади мочевого пузыря и перед прямой кишкой и состоит из четырех основных разделов:
Матка поддерживается в малом тазу диафрагмой, мышцами промежности и набором связок, включая круглые связки.
Функции матки
Матка выполняет множество важных функций в репродуктивном цикле, в вопросах фертильности и деторождении.
Во время нормального менструального цикла эндометриальная выстилка матки проходит через процесс, называемый васкуляризацией. Во время него пролиферируют крошечные кровеносные сосуды, оставляя выстилку более толстой и богатой кровью в случае оплодотворения яйцеклетки, выпущенной во время этого цикла. Если этого не происходит, матка сбрасывает эндометрий во время менструации, который выходит в виде крови со сгустками.
Если происходит зачатие, оплодотворенная яйцеклетка (эмбрион) зарывается в эндометрий, из которого будет развиваться материнская часть плаценты.
По мере развития беременности матка растет, а ее мышечные стенки становятся тоньше, как надуваемый воздушный шар, чтобы вместить развивающийся плод и защитную амниотическую жидкость. Она вырабатывается сначала матерью, а затем разбавляется мочой и выделениями легких внутриутробного ребенка.
Размеры матки при беременности (таблица)
| Срок беременности, недели | Высота дна матки, см. |
|---|---|
| 8-9 | 7-9 |
| 10-13 | 9-12 |
| 14-16 | 13-16 |
| 17-19 | 15-20 |
| 20-23 | 19-24 |
| 24-27 | 23-28 |
| 29-31 | 29-32 |
| 32-35 | 31-33 |
| 36-38 | 32-38 |
| 39-41 | 37-40 |
| 36-38 | 32-38 |
| 39-41 | 37-40 |
К концу беременности мышечный слой матки начинает сжиматься и разжиматься, осуществляя подготовку к родам. Эти сокращения Брэкстона-Хикса, так называемые «предвестники родов, напоминают менструальные спазмы; некоторые женщины даже не замечают их. После рождения ребенка матка продолжает сокращаться, чтобы удалить плаценту. Она будет продолжать сокращаться в ближайшие недели после родов, чтобы вернуться к нормальному размеру и остановить кровотечение, которое неизбежно сопровождает процесс родов.
Матка как и любой другой орган организма может быть подвержена ряду проблем со здоровьем. Далее узнайте про основные болезни матки у женщин и современные методы диагностики патологии.
Диагностика матки
Методы диагностики здоровья матки в гинекологии используются для выявления рака, подтверждения наличия определенных заболеваний и состояний, помогают специалистам при лечении бесплодия и отслеживают прогресс беременности. Тесты включают в себя:
3. Рентгенография таза: тест визуализации, который изучает структуры таза и проверяет анатомическое расположение матки, а также проходимость труб.
Методы определения беременности
Женщинам, мечтающим о рождении ребенка, очень важно знать о наступлении беременности в самые ранние сроки.
Существует ряд признаков, которые могут подтвердить ваши подозрения. Можно выделить группу сомнительных, вероятных и достоверных признаков беременности.
Сомнительные признаки беременности:
• перемены в аппетите (отвращение к мясу, рыбе и др.), прихоти (тяготение к острым блюдам, к необычным веществам – мелу, глине и др.), тошнота, рвота по утрам;
• изменение обонятельных ощущений (отвращение к духам, табачному дыму и др.);
•изменения со стороны нервной системы: раздражительность, сонливость, неустойчивость настроения и др.;
• пигментация кожи на лице, по белой линии живота, сосков и околососковых кружков;
• ощущение нагрубания молочных желёз;
• увеличение объёма живота.
Вероятные признаки беременности:
• появление молозива из открывающихся на соске молочных ходов при надавливании на молочные железы;
• синюшность (цианоз) слизистой оболочки влагалища и шейки матки;
• изменение величины, формы и консистенции матки;
• лабораторные исследования (определение хорионического гормона в моче и крови).
Задержка менструации является важным признаком, особенно у женщин с регулярным циклом. Значение этого симптома увеличивается, если он сочетается с нагрубанием молочных желез и появлением в них молозива, с возникновением цианоза влагалища и особенно влагалищной части шейки матки, с изменением величины и консистенции матки.
2. Измерение базальной температуры. Если менструация не наступила в ожидаемый день, то Вы можете измерять базальную температуру, начиная со следующего утра. Обычный медицинский термометр вводится в прямую кишку на глубину 2 см на 5-7 минут сразу после пробуждения, при этом нельзя вставать с кровати. Если температура стабильно превышает 37*С, то это свидетельствует в пользу возможной беременности. Однако, более низкие показатели так же встречаются, особенно при угрозе самопроизвольного прерывания беременности.
Определение беременности измерением базальной температуры достаточно надежный метод, но при этом весьма хлопотный и достаточно сложный.
3. Лабораторный метод. Более сложные и в тоже время более достоверные методы определения беременности основаны на измерении уровня гормонов в организме женщины лабораторным способом! ХГЧ — гликопротеин, состоящий из двух субъединиц (a и b). β-Субъединица специфична только для ХГЧ, определение которой и проводят с целью диагностики беременности, её осложнений и др. По содержанию β-ХГЧ в крови можно судить о течении беременности, её осложнениях или других патологических состояниях организма. При нормально протекающей беременности содержание ХГЧ удваивается каждые 2–3 суток и на день первой пропущенной менструации составляет 50–100 МЕ/л. Максимальный уровень ХГЧ (30 000–100 000 МЕ/л) отмечают на 60–80 сутки после последней менструации, после чего происходит снижение его концентрации до 5000–10 000 МЕ/л на 120 сутки. Эта концентрация ХГЧ в крови беременной сохраняется вплоть до родоразрешения.
Концентрация хорионического гонадотропина человека в крови при физиологической одноплодной беременности
Срок гестации, недели
Средняя концентрация a-субъединицы ХГЧ, МЕ/л
Референтные величины концентрации b-субъединицы ХГЧ, МЕ/л
Шейка матки во время беременности: какие могут быть изменения?
Оглавление:
После зачатия ребенка в организме женщины начинают происходить множественные изменения, цель которых – сделать его вынашивание и рождение наиболее вероятными. Они проявляются на всех уровнях, начиная от анатомии половых органов и заканчивая обменом веществ и гормональным фоном. Одним из важных аспектов являются изменения шейки матки во время беременности. Не знающая о них женщина часто может принять происходящие с ней нормальные процессы за патологические и наоборот.
Шейка матки: строение и функции
Этот орган представляет собой нижний сегмент матки, через который проходит узкий цервикальный канал, соединяющий маточную полость и влагалище. Длина шейки в норме составляет 3-4 см, ее внешняя часть вдается в вагину и в местах соединения с ее стенками образует вагинальные своды, служащие своеобразным резервуаром для спермы. Влагалищный сегмент имеет куполообразную форму и покрыт многослойным плоским эпителием розового цвета. Цервикальный канал, напротив, выстлан цилиндрическим эпителием, имеющим более яркий оттенок. Окраска влагалищного сегмента шейки матки является одним из критериев ее здоровья.
В репродуктивной системе женщины этот орган выполняет сразу несколько важных функций:
Состояние шейки матки – важный диагностический показатель, позволяющий определить наличие беременности или различных патологий женской репродуктивной системы. Для этого гинеколог оценивает такие ее характеристики, как цвет, размер и консистенция влагалищной части, диаметр цервикального канала, положение относительно других половых органов (самой матки, влагалища и т. д.).
Какая шейка матки во время беременности?
В течение всего периода вынашивания наблюдается множество изменений шейки матки. На это влияют такие факторы, как:
Рассмотрим, как изменяются характеристики шейки матки во время беременности при условии, что женщина абсолютно здорова:
Нормальные физиологические изменения шейки матки варьируются в зависимости от индивидуальных особенностей организма женщины. Например, у некоторых из них может наблюдаться пониженное выделение слизи цервикальными железами, у других – малое изменение длины в процессе вынашивания. Если какие-то изменения происходят в не слишком выраженной степени, это еще не означает наличия какой-либо патологии или высокого риска для самой матери и плода. Однако, по усмотрению врача он может назначить более частое наблюдение шейки матки, чтобы исключить такую возможность.
Патологические изменения шейки матки
Таковыми изменениями являются все, выходящие за рамки принятой физиологической нормы. К наиболее распространенным из них относятся:
Также к аномальным и патологическим изменениям относятся травмы шейки матки, ее воспаления, инфекции, образования кист в железах цервикального канала и т. д. Если они напрямую не угрожают самой матери и ее плоду, не осложняют течение беременности, то их лечение откладывается до родоразрешения. Выжидательная тактика используется потому, что в период вынашивания организм матери особенно восприимчив к различным воздействиям, в том числе хирургическим и медикаментозным.
Выявление заболеваний шейки матки
Для определения наличия или отсутствия патологических изменений врач проводит скрининговое исследование шейки матки, включающее:
Также в рамках скринингового исследования может назначаться гистроскопия – визуальный осмотр шейки матки с помощью тонкого и гибкого инструмента, оснащенного камерой или оптической системой (гистроскопа). Он вводится непосредственно во влагалище и цервикальный канал, позволяет оценить цвет и толщину их слизистых, установить наличие полипов и других новообразований, размер шеечного просвета и т. д.
Совокупность этих методов дает врачам возможность определить общее состояние организма женщины и ее репродуктивной системы, своевременно выявить возможные патологии и осложнения. Тем самым повышается вероятность их успешного лечения, в том числе щадящими консервативными методами.