Симптомы кожных заболеваний
Кожа – это самый большой человеческий орган, который выполняет множество жизненно важных функций. Вот почему очень важно следить за состоянием кожных покровов. Любое изменение вида и функционирования кожи могут стать симптомом не только кожного заболевания, но и другого серьезного недуга.
Дерматологи клиники «САНМЕДЭКСПЕРТ» советуют вам самым внимательным образом относиться к изменениям состояния вашей кожи, чтобы не допустить развития заболевания. Некоторые симптомы будут заметны вам сразу же, другие определит только наш опытный врач, проведя обследование на медицинской аппаратуре новейшего поколения.
На какие симптомы следует обращать внимание в первую очередь?
В принципе, здоровые кожные покровы можно отличить визуально по:
Очень важно следить за изменением цвета кожи:
Если вы (или окружающие вас люди) заметили какое-нибудь изменение привычного цвета кожных покровов, то нужно обратиться к специалисту и не ждать, когда «само пройдет».
Волосяной покров
Любое изменение цвета, динамики роста, формы, плотности волос на теле и голове могут быть симптомами начинающегося заболевания: от простого дефицита витаминов и микроэлементов до онкологии. При изменении целостности волосяного покрова обратитесь к дерматовенерологу или трихологу.
Влажность/сухость кожи
Вследствие того, что кожа – единственный орган, который непосредственно контактирует с внешней средой, важно следить за состоянием ее водного баланса. Потливость, постоянная гиперувлажненность кожи, опрелости, пролежни или, наоборот сухость, шелушение и как следствие зуд ничего хорошего не предвещают.
Целостность кожных покровов
Целостностью кожных покровов не должна нарушаться.
Распространенные заболевания, связанные с нарушением целостности кожных покровов:
Кроме того, имеется целый ряд ЗППП, которые характеризуются появлением на коже пятен, папул, шанкров, язв, эрозий и пр. Современная дерматовенерология удачно справляется и с ними. Однако для этого нужно вовремя и без стеснений обратиться за помощью к врачу.
Температура кожных покровов
Температура кожных покровов должна быть в норме – 36,6 градусов, но может и варьироваться, например, на конечностях температура бывает ниже на 1 градус/полтора. Однако возможно появление гипертермии (высокой температуры) отдельных участков кожи или гипотермии (низкой температуры) – это тревожный симптом, с которым необходимо обратиться к специалисту.
Запах
Здоровый человек ничем не пахнет, потому что наши обонятельные рецепторы не воспринимают обычный человеческий запах. Однако при появлении неприятных «ароматов» (затхлый, мочевой, тухлых яиц, ацетона, повышенный неприятный запах ног, запах тухлой рыбы и пр.), необходимо обратиться к врачу. Причиной этого симптома могут стать как обычный грибок стопы, так и сахарный диабет или гепатит.
Толщина кожных покровов
При гиперчувствительности кожи к солнечным лучам, ломкости ногтей, отслаивании кожи, хрупкости, склонности к травмам при обычном прикосновении, непонятных наростах, утолщении кожи следует обратиться к врачу за помощью. Если вы заметили у себя какие-то изменения кожных покровов или симптом кожного заболевания, то срочно обратитесь к дерматологу нашей клиники. Не занимайтесь самолечением, потому что симптомы могут пройти, а его причина останется.
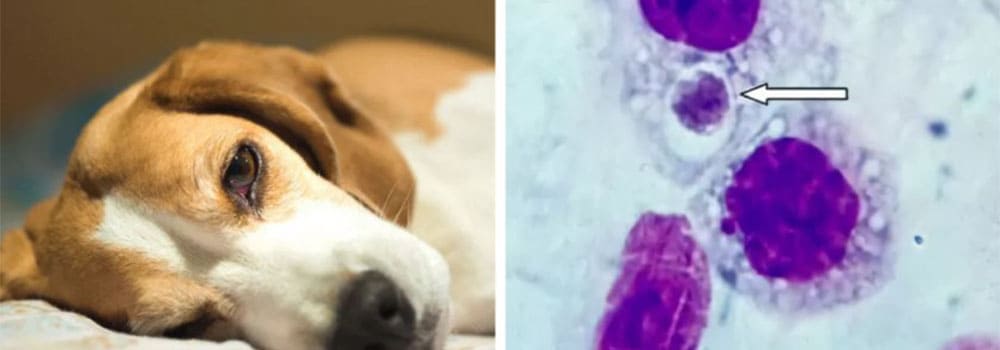
Неоспороз собак — диагностика и лечение, общие сведения
Тест на СДМА
Ламинит. Причины, диагностика, лечение
Возбудитель неоспороза собак — Neospora spp.
Общая характеристика
Neospora spp. являются протозойным паразитом собак с серологическим распространением примерно 5% во всем мире. Собачий неоспороз относительно редок, несмотря на относительно высокую распространенность этого паразита.
Обычно обнаруженные у крупного рогатого скота, Neospora являются кишечным паразитом, которые первоначально были изолированы от собак и считались специфическими для собак. С тех пор они были обнаружены у большинства млекопитающих.
Виды, которые являются патогенными для собак, включают:
Ооцисты этого вида физически идентичны с паразитами Haamondia hammondia и Hammondia и их можно отличить только с помощью ПЦР-анализов.
Сельские и дикие собаки являются окончательными хозяевами Neospora spp. и способны проливать ооцисты в фекалиях после еды тканей инфицированных животных. Ооцисты относительно выносливы в окружающей среде и могут оставаться бездействующими в течение нескольких недель, где их могут заглатывать другие собаки, свиньи, лошади, кошки и люди.
Считается, что промежуточные хозяева, такие как крупный рогатый скот, заражаются проглатыванием ооцист. Крупный рогатый скот не производит ооцисты и, таким образом, не передает инфекции по горизонтали другим представителм крупного рогатого скота, но латентная инфекция постоянно сохраняется в их тканях. Считается, что цикл завершен, когда собаки поедают мясо, загрязненный ооцистами. Однако экспериментальное воспроизведение всего цикла было неудачным и передача возбудителя от собаки к собаке может таким образом увеличить жизненный цикл в отсутствие промежуточных хозяев.
Совместные инфекции с Toxoplasma spp. очень распространены и возможно, существует взаимосвязь между двумя возбудителями и наличием клинических признаков. Собаки в сельской местности чаще заражаются из-за большего риска контакта с почвой, где обычно находится организм.
Взрослые собаки могут заболевать диссеминированным неоспорозом, характеризующимся невосприимчивым к терапии энцефаломиелитом, некротизирующими процесами в мозжечке, атрофией мозжечка, невритом кауда-эквина, очаговыми кожными узлами или язвами, пневмонией, перитонитом, миокардитом и. В этих случаях тестированием ELISA нужно исключить Toxoplasma spp. и Sarcocystis spp.
Как было отмечено у собак с герпесвирусом, рецидив латентной инфекции может быть инициирован с использованием циклоспорина, преднизолона или циклофосфамида, инициируя миграцию тахизоитов через висцеральные и нейронные ткани.
Диагноз при неоспорозе собак
Диагноз основан на представлении клинических признаков, фекальном обследовании на ооцисты (как правило, ненадежный тест), обнаружении ELISA антител N. caninum в образцах тканей, идентификации микроскопопией светлых тахизоитов в CSF или других тканях и ПЦР-анализах для идентификации видов.
Дифференциальный диагноз неоспороза у собак
Дифференциальный диагноз при смертельных случаях, связанных с неонатальной острой смертью щенков, будет включать в себя вирус герпеса и вирус чумы собак. Другие простейшие паразиты и некоторые бактерии могут вызывать подобные симптомы и должны быть исключены в качестве возможной причины, включая Leishmania spp., Giardia spp. и Brucella spp.
Лечение неоспороза у собак
Рекомендуемым препаратом выбора в лечении является клиндамицин (10-50 мг/кг перорально в течение 2-4 недель), с агрессивной поддерживающей терапией у выздоравливающих щенков.
Собаки, больные неоспорозом, любого возраста с неврологическими признаками имеют более хороший прогноз при своевременной и активной терапии.
В чем выражаются кожные проявления при неоспорозе
Среди многообразных клинических проявлений новой коронавирусной инфекции особенно выделяется поражения кожи. Эти поражения обратили на себя внимание с начала эпидемии, причем, по утверждению некоторых специалистов, поражение кожи может быть начальным симптомом COVID-19.
Требуется проведение тщательной дифференциальной диагностики с целью разграничения поражения кожи при новой коронавирусной инфекции от других поражений кожи. Также следует помнить, что кожная патология может выступать отдельно от коронавирусной инфекции в качестве сопутствующей.
Поражения кожи при коронавирусной инфекции может носить разнообразный характер. Специалисты выделяют несколько групп поражений кожи при COVID-19.
Первая группа представлена ангиитами, то есть поражением сосудов с кожными проявлениями. Обычно подобные поражения имеют инфекционно-аллергическую природу и часто могут быть при различных вирусных инфекциях. Например, при острой респираторной вирусной инфекции достаточно частым явлением является острая узловатая эритема. Учитывая, что коронавирусная инфекция зачастую протекает со значительным вовлечением в процесс системы иммунитета, циркулирующие в крови иммунные комплексы в сочетании с вирусными антигенами могут вызывать поражение стенок мелких сосудов, в том числе кожи. Клинически это может проявляться появлением сосудистой сыпи. Стоит отметить, что достаточно специфичным явлением для новой коронавирусной инфекции являются так называемые акроваскулиты (поражение сосудов дистальных отделов конечностей). Есть мнение, что подобное распространение возникает вследствие гипоксии периферических тканей по причине поражения легких.
Ко второму типу поражений кожи относят папулезно-сквамозные сыпи и розовый лишай. Эти поражения кожи также относятся к разряду инфекционно-аллергических и также часто ассоциируются с новой коронавирусной инфекцией. При этом розовый лишай, возникающий при коронавирусной инфекции, имеет особенность в виде отсутствия родительского элемента (самый крупный первый элемент), который наблюдается при заболевании по классическому типу.
Третий тип представлен инфекционными эритемами и кореподобными сыпями. Как при других вирусных инфекциях (например, кори), так и при COVID-19 подобные сыпи имеют схожие характеристики, то есть являются классическими инфекционными экзантемами.
Четвертый тип представлен папуло-везикулезными высыпаниями, напоминающими потницу. Такие высыпания могут возникать на фоне субфебрильной температуры тела и связанного с этим повышенного потоотделения. Одним из признаков, типичных для коронавирусной инфекции, является распространенность поражений, что отличает данную сыпь от классической милиарии.
Токсикодермии представляют собой пятый тип высыпаний при коронавирусной инфекции и связаны не непосредственно с ней, а с различными кожными реакциями на лекарственные препараты. Антибактериальные, противовирусные препараты, гидроксихлорохин — все они могут вызывать аллергические реакции со стороны кожи.
Шестой тип высыпаний (уртикарная сыпь или крапивница) также может иметь своей причиной непереносимость пациентом того или иного принимаемого им лекарственного средства. Кроме того, крапивница может выступать как один из первых симптомов коронавирусной инфекции или же быть предвестником начала клинической картины заболевания. По аналогии с первым типом высыпаний (ангииты) для уртикарной сыпи при коронавирусной инфекции также характерно ее преимущественно акральное расположение.
Последний, седьмой тип поражений кожи при коронавирусной инфекции представлен трофическими изменениями тканей лица и обычно вызван длительным пребыванием пациента в прон-позиции. Как известно, использование подобной позиции (на животе) у пациентов способствует улучшению оксигенации, поэтому широко используется в клинической практике. Артифициальные поражения выступают следствием длительного пребывания пациентов в таком положении.
Как видим, поражения кожи при новой коронавирусной инфекции носят разнообразный характер и не всегда могут быть связаны с воздействием вируса. Если врач общего профиля испытывает затруднения в правильной трактовке кожных изменений и определении типа сыпи, он может пригласить на консультацию специалиста-дерматолога, который поможет определить тип сыпи, установить ее причину и порекомендовать лечебные действия.
В чем выражаются кожные проявления при неоспорозе
Мультидисциплинарная проблема COVID-19 подняла множество критических вопросов дерматологической помощи. В связи с тенденцией к бессимптомному течению на протяжении 14 дней после заражения кожные проявления могут служить индикатором инфекции. Осведомленность врачей о кожных симптомах, связанных с COVID-19, имеет решающее значение для своевременной диагностики заболевания. Многообразие клинических проявлений требует глубокого анализа с целью правильной интерпретации и дифференциальной диагностики поражений кожи при COVID-19 и других инфекционных экзантем и дерматозов.
Анна Музыченко, заведующая кафедрой кожных и венерических болезней БГМУ, кандидат мед. наук, доцент, главный внештатный дерматовенеролог Минздрава. Самым интригующим для всех врачей-дерматологов является вопрос о наличии специфических кожных проявлений COVID-19. В настоящее время понимание о дерматологических аспектах коронавирусной инфекции расширилось. Ведутся международные регистры учета поражений кожи и слизистых оболочек, ассоциированных с COVID-19. Информация о вновь фиксируемых случаях регулярно направляется врачами со всего мира в специальный онлайн-регистр Американской академии дерматологии и Международной лиги дерматологических обществ, что способствует быстрому и статистически достоверному анализу данных по формированию общей картины болезни.
Тем не менее частоту и сроки возникновения кожных проявлений COVID-19 трудно установить. Кроме того, остается неясной взаимосвязь некоторых кожных симптомов со степенью тяжести заболевания. Также нельзя исключить, что наблюдаемые кожные проявления могут представлять собой реакцию на многочисленные методы лечения COVID-19.
В настоящее время известно, что кожные высыпания наблюдаются у 0,2–20,4 % пациентов с коронавирусной инфекцией. Латентный период между продромальными клиническими симптомами и кожными проявлениями может составлять от 2 до 21 суток. В ряде случаев поражение кожи и слизистых является единственным симптомом при бессимптомном течении COVID-19. Ситуация осложняется тем, что средняя продолжительность всех дерматологических проявлений варьирует в широких пределах — в среднем около 12 суток, однако некоторые из них могут сохраняться более 5 месяцев.
Рисунок 1. Экзантематозная (морбиллиформная) сыпь. Разработаны алгоритмы диагностики дерматологических симптомов. Кожные проявления COVID-19 классифицируют на 6 категорий, из которых наиболее частыми признаками являются экзантематозная (морбиллиформная) сыпь (см. рис. 1) и перниоподобные поражения конечностей («ковидные пальцы»). Несколько реже встречаются папуло-везикулярная сыпь, крапивница и васкулопатии (транзиторные ливедоподобные высыпания, пурпура, высыпания по типу геморрагического, папуло-некротического, лейкоцитокластического васкулита (см. рис. 2)).
Рисунок 2. COVID-19-ассоциированный лейкоцитокластический васкулит. Основными методами лечения ряда кожных заболеваний являются иммуносупрессивные препараты, назначение которых требует регулярного контроля лабораторных показателей крови.
Однако при текущем сценарии пандемии COVID-19 возникла дилемма, как решать дерматологические проблемы, требующие назначения иммуносупрессивной терапии, в связи с ее угнетающим влиянием на иммунитет и трудностями регулярного мониторинга анализов из-за опасений пациентов посещать медицинские учреждения.
Иммуномодулирующие и иммуносупрессивные методы терапии играют важную роль в лечении широкого спектра кожных заболеваний — псориаза, атопического дерматита, пузырчатки и других воспалительных и аутоиммунных заболеваний. Кроме того, некоторые дерматологические ургентные состояния, такие как тяжелые лекарственные реакции (токсический эпидермальный некролиз, DRESS-синдром), эритродермия, могут потребовать назначения иммуносупрессоров. Риски применения иммуномодулирующих препаратов при заболевании COVID-19 остаются неясными. Неопределенность относительно влияния биологической и другой иммуносупрессивной терапии на инфекционность и тяжесть COVID-19 усложняет оценку риска.
Установлено, что в результате прекращения эффективной терапии происходит не только обострение кожных заболеваний, но и снижение результативности лечения при его возобновлении. Некоторые пациенты не смогут достичь такого же клинического эффекта при повторном назначении ранее эффективного медикамента. При решении вопроса о начале системной терапии у пациентов с тяжелым течением хронических дерматозов должны быть тщательно проанализированы ее преимущества по сравнению с возможными рисками, особенно при наличии сопутствующих заболеваний.
Лечение должно начинаться только в случаях, когда преимущества значительно превышают риски. Для пациентов из группы высокого риска — лица старше 60 лет, с сердечно-сосудистыми заболеваниями, диабетом, тяжелой артериальной гипертензией, заболеваниями печени, почек, органов дыхания, злокачественными новообразованиями, курением — рекомендуется рассмотреть альтернативные методы лечения и возможность отсроченного начала иммуносупрессивной терапии.
Дерматологи должны сохранять хрупкий баланс между потенциальным риском, связанным с иммуносупрессией, риском обострения кожного заболевания, требующего срочного вмешательства, а также персональным для каждого конкретного пациента риском. Поэтому Американская академия дерматологии настоятельно рекомендует пациентам самостоятельно не прекращать проводимую системную иммуносупрессивную терапию без консультации со своим лечащим врачом.
Применение биологических препаратов. Доказано, что прекращение биологической терапии может привести к неэффективности лечения при ее возобновлении за счет образования нейтрализующих антител, в результате чего стоимость лечения в будущем возрастет из-за необходимости биологического переключения.
На сегодняшний день применение неселективных низкомолекулярных иммуносупрессоров (циклоспорина, микофенолата мофетила, азатиоприна) вызывает большие опасения, чем таргетная иммуносупрессия биологическими препаратами. Современные знания и накопленный опыт свидетельствуют о том, что метотрексат, эфиры фумаровой кислоты, апремиласт, антагонисты ФНО-α (кроме инфликсимаба), антагонисты IL-17, IL-23 и IL-12/23, дупилумаб, назначаемые в утвержденной инструкцией дозировке, не приводят к повышению риска заражения вирусными инфекциями.
Длительный прием циклоспорина, азатиоприна, инфликсимаба, глюкокортикоидов может повышать вероятность вирусной инфекции.
Решение о начале иммуносупрессивной терапии у пациентов с тяжелым течением хронических дерматозов без признаков или симптомов COVID-19 во время пандемии должно приниматься индивидуально и совместно с пациентом. При этом откладывать начало иммуносупрессивной терапии дерматологических заболеваний у пациентов без COVID-19 не считается необходимым. Для снижения возможных рисков следует до начала иммуносупрессивной терапии проводить тестирование пациентов на наличие SARS-CoV-2 или антител к нему.
Продолжение биологической и низкомолекулярной иммуносупрессивной терапии при дерматологических заболеваниях считается безопасным в отсутствие подозреваемого или подтвержденного COVID-19. Наблюдения специалистов свидетельствуют о более благоприятном течении COVID-19 у пациентов, принимающих ингибиторы ФНО-α или IL-17, что, возможно, связано со снижением риска цитокинового шторма, однако в настоящее время убедительных доказательств нет. Необходимо помнить, что наличие активной инфекции является общепринятым показанием для временного прекращения или отсрочки начала иммуносупрессивной терапии, которая может быть возобновлена после полного выздоровления.
Немаловажными являются вопросы вакцинации пациентов с хроническими дерматозами, находящихся на иммуносупрессивной терапии. Согласно рекомендациям ВОЗ, всем пациентам с псориазом и атопическим дерматитом, независимо от степени тяжести заболевания или проводимого лечения (включая биологические препараты), у которых отсутствуют противопоказания к вакцинации или доказанная аллергия на компоненты вакцины, рекомендована вакцинация против SARS-CoV-2 одной из доступных в настоящее время вакцин.
Клинический случай острого полирадикулоневрита на фоне неоспороза
Анамнез
Третьего марта 2016 г. в Ветеринарную клинику неврологии, травматологии и интенсивной терапии города Санкт-Петербурга поступила собака, четырехлетний лабрадор-ретривер по кличке Рич. Основная жалоба владельцев – невозможность животного самостоятельно передвигаться. С их слов, 26 января собака стала отказываться подниматься по ступенькам, а первого февраля во второй половине дня перестала самостоятельно вставать на тазовые конечности. Владельцы обратились в стороннюю ветеринарную клинику, куда обращались постоянно. Животному были сделаны неселективное КТ-исследование, УЗИ сердца, клинический и биохимический развернутый анализы крови. Никаких патологий, объясняющих парез тазовых конечностей, у собаки выявлено не было.
Накануне обращения в нашу клинику собака перестала пользоваться грудными конечностями. Мочу питомцу отводили путем катетеризации 2 раза в день. Аппетит и жажда сохранены. Дефекация регулярная. Кормление коммерческим кормом. Иногда владельцы давали собаке сырое мясо (говядина). Вакцинации регулярные. Жалоб на инфекционные патологии в анамнезе нет.
Осмотр
Собака не способна самостоятельно передвигаться. Уровень сознания в норме, животное активно взаимодействует с окружающей средой. Патологий черепных нервов не выявлено. Собака может самостоятельно удерживать голову в произвольном положении. Сухожильные рефлексы грудных и тазовых конечностей снижены. Произвольные движения грудными конечностями сохранены, произвольные движения тазовыми конечностями практически невозможны, наблюдается атрофия мышц тазовых конечностей. Тонус мышц грудных и тазовых конечностей сильно снижен. Увеличения суставов в объеме при пальпации не выявлено. Амплитуда движения суставов в норме. Выявить болезненность при пальпации не удалось.
Результат осмотра: вялый неамбулаторный тетрапарез. Поверхностная болевая чувствительность не изменена. Локализация поражения – сегменты спинного мозга С6-Т2 и L4-S3 или периферическая нервная система и мышцы.
Список дифференциальных диагнозов:
Для уточнения диагноза решено провести электромиографическое исследование мышц и нервов (ЭМГ).
В результате ЭМГ установлено денервационное поражение преимущественно дистальных мышц конечностей, выражающееся в спонтанной активности (рис 1, 2), снижение амплитуды М-волны при сохранении скорости проведения возбуждения по моторным волокнам в пределах нормы (рис. 3). Выявлены значительные нарушения F-волны (блоки F-волны – 87 %, повторы – 10 из 80), характерные для диффузного поражения вентральных спинномозговых корешков (рис. 4).
На основании исследования ЭМГ поставлен предварительный диагноз «полирадикулоневрит».
Для выявления причин полирадикулоневрита решено дополнительно исследовать уровень С-реактивного белка и уровень антител крови к неоспорозу.
Результаты обследования: уровень С-реактивного белка – 4,2 мг/л (норма 0,0–5,0). Уровень IgG – антител к возбудителю неоспороза собак Neospora caninum – высокоположительный, что указывает на наличие инфекции
На основании проведенных исследований установлен диагноз «острый полирадикулоневрит на фоне неоспороза».
Лечение:
24 марта у животного появились признаки положительной динамики, связанные с активными произвольными движениями тазовыми конечностями и попытками самостоятельно при помощи тазовых конечностей изменить положение тела. Владельцам собаки были даны рекомендации по подвешиванию животного.
В начале мая 2016 г. собака начала самостоятельно передвигаться на прогулках. Присутствовала слабость, однако животное демонстрировало выраженную положительную динамику.
Обзор литературы
В ветеринарной литературе острый полирадикулоневрит описывается как одна из распространенных периферических нейропатий, это заболевание обладает сходством с синдромом Гийена-Барре, встречающимся у человека. 1
Данное заболевание носит еще одно название – «паралич кунхаундов»– и долгое время связывалось со слюной енота, поскольку (в основном) встречалось у собак, контактировавших с енотами или енотовидными собаками. 1 Однако оно также встречается в регионах, где нет енотов, или наблюдалось у собак, никогда не контактировавших с енотами. Еще одним фактором, который может вызывать острый полирадикулоневрит, считают вакцинацию, особенно от бешенства.
Клинические признаки развиваются в течение 7–14 дней после контакта с енотом или в связи с другой причиной. Сначала развивается скованная походка, животное передвигается короткими шагами, затем симптомы быстро прогрессируют до вялого тетрапареза или тетраплегии. Чаще всего первоначально поражаются тазовые конечности, а вслед за этим неврологический дефицит распространяется на грудные (крайне редко наблюдается течение заболевания, при котором сначала поражаются грудные конечности). Обычно прогресс заболевания длится не дольше 5–10 дней. Скорость развития неврологической симптоматики в этот период неравномерная. Чаще всего животные способны самостоятельно поддерживать голову, однако у некоторых пациентов такая способность может быть нарушена. Заболевание может прогрессировать до паралича межреберных мышц и диафрагмы, что иногда приводит к нарушению дыхания.
По мнению автора, на начальном этапе заболевания у некоторых животных удается выявить нормальные сухожильные рефлексы при выраженной слабости.
Заболевание может сопровождаться гиперестезией. С течением времени развивается выраженная нейрогенная атрофия; возможно развитие пареза или паралича лицевого нерва. Уровень сознания обычно остается в норме. Чаще всего сохраняется способность к самостоятельному мочеиспусканию и дефекации, и животные могут самостоятельно вилять хвостом, есть и пить. Однако некоторые собаки демонстрируют отсутствие мочеиспускания в первые несколько суток заболевания, что может быть связано с невозможностью обеспечить привычные условия для мочеиспускания (собака не способна выйти на прогулку и принять позу для мочеиспускания из-за генерализованной слабости). После окончания прогресса заболевания наступает стабилизация состояния, которая может продлиться от 2–3 недель до 4–6 месяцев (чем более выражен парез или паралич, тем дольше происходит восстановление 1 ). По мнению автора, скорость восстановления зависит от массы животного и степени ожирения, например более маленькие и легкие собаки быстрее восстанавливаются.
Важным этапом диагностики является сбор анамнеза и попытка выяснить возможность контакта собаки с енотом либо выявить инфекционную патологию, подозреваемую в связи с полирадикулоневритом. Очень важен тщательный неврологический осмотр. К списку дифференциальных диагнозов обычно относят ботулизм, клещевой паралич и молниеносную миастению гравис.
Самыми распространенными изменениями, регистрируемыми на электромиографии, являются спонтанная мышечная активность (обычно через 4 дня после начала заболевания), снижение амплитуды М-волны, увеличение минимальной латентности или отсутствие F-волн.
Гистологически обнаруживают поражение вентрального спинномозгового корешка.
Анализ спинномозговой жидкости, взятый люмбальной пункцией, может продемонстрировать незначительное увеличение количества белка. При атланто-окципитальной пункции в ликворе не удается обнаружить отклонений.
Не существует специфического лечения данной патологии. Описаны варианты использования больших доз иммуноглобулина и плазмаферез. Кортикостероиды в подобных случаях не продемонстрировали эффективности.
Необходимо тщательно следить за животным в фазу прогресса заболевания с целью недопущения асфиксии из-за поражения дыхательной мускулатуры. Необходимо переворачивать животных и держать их на мягкой подстилке во избежание формирования пролежней. Физиотерапия помогает снизить выраженность атрофии мышц и образование нейрогенной контрактуры суставов.
Обсуждение
Хотя причина острого полирадикулоневрита остается невыясненной и прогноз на восстановление превосходный, не следует пренебрегать исключением возможных инфекционных составляющих, особенно тех, которые проявляются выраженными иммуноопосредованными процессами. На наш взгляд, значение неоспороза как патологии, приводящей к острому полирадикулоневриту, серьезно недооценено. Возможно, именно с недостаточной диагностикой инфекционных патологий связаны случаи отсутствия клинических улучшений у животных, больных острым полирадикулоневритом.